Лечение генитоуринарного менопаузального синдрома у онкогинекологических пациенток
РМЖ. Мать и дитя. №26 от 01.12.2017 стр. 1921-1925
Рубрика:
Гинекология
Акушерство
Генитоуринарный менопаузальный синдром (ГУМС) является распространенной проблемой и наблюдается более чем у 50% женщин в постменопаузе.
Цель исследования: определение эффективности и безопасности применения CO2 лазера как самостоятельного метода, а также в сочетании с фитоэстрогенами в лечении вульвовагинальной атрофии (ВВА) как одного из проявлений ГУМС у пациенток, перенесших лечение по поводу рака тела матки (РТМ).
Материал и методы: в исследование были включены пациентки (n=40), имеющие симптомы ВВА и перенесшие лечение по поводу РТМ в 2010–2011 гг. Средний возраст составлял 62,2±4,7 года. В 1-й группе (n=20) проводилось следующее лечение: 3 сеанса воздействия CO2 лазером – процедура FemTouch на установке AcuPulse (Lumenis) с интервалом 21–28 дней. Во 2-й группе (n=20) в дополнение к основной терапии после окончания курса лазерных процедур был назначен препарат фитоэстрогенов. Для оценки результатов были использованы анкетирование с помощью специализированного международного опросника VSQ (The Vulvovaginal Symptom Questionnaire), определение индекса вагинального здоровья (ИВЗ), соноэластография в режиме реального времени, оценка кровотока в стенках влагалища до и после лечения.
Результаты: после лечения в обеих группах было выявлено значительное улучшение, которое проявлялось в уменьшении или исчезновении симптомов ВВА. Средний показатель баллов по опроснику VSQ при использовании CO2 лазера как отдельного метода и совместно с препаратом фитоэстрогенов составил до лечения 14,5±2,7, после – 6,6±2,5 (p<0,001), до лечения – 12,2±3,9, после – 5,3±2,3 (p<0,001) соответственно. ИВЗ в 1-й группе составил 11,2±4,4 до лечения и 17,3±3,5 (p<0,001) после терапии, во 2-й группе – 9,3±3,6 и 19,8±2,9 (p<0,001) соответственно. При проведении соноэластографии уже через 1 мес. после начала лечения был отмечен положительный эффект, после окончания курса процедур жесткость (упругость) тканей влагалища повысилась у 85% пациенток. Назначение фитоэстрогенов оказывало дополнительный положительный эффект, полученный после проведения 3 сеансов терапии СO2 лазером.
Заключение: применение CO2 лазера в сочетании с фитоэстрогенами при лечении проявлений ВВА у онкогинекологических пациенток является эффективным и безопасным методом.
Ключевые слова: генитоуринарный менопаузальный синдром, вульвовагинальная атрофия, СО2 лазер, фитоэстрогены.
Цель исследования: определение эффективности и безопасности применения CO2 лазера как самостоятельного метода, а также в сочетании с фитоэстрогенами в лечении вульвовагинальной атрофии (ВВА) как одного из проявлений ГУМС у пациенток, перенесших лечение по поводу рака тела матки (РТМ).
Материал и методы: в исследование были включены пациентки (n=40), имеющие симптомы ВВА и перенесшие лечение по поводу РТМ в 2010–2011 гг. Средний возраст составлял 62,2±4,7 года. В 1-й группе (n=20) проводилось следующее лечение: 3 сеанса воздействия CO2 лазером – процедура FemTouch на установке AcuPulse (Lumenis) с интервалом 21–28 дней. Во 2-й группе (n=20) в дополнение к основной терапии после окончания курса лазерных процедур был назначен препарат фитоэстрогенов. Для оценки результатов были использованы анкетирование с помощью специализированного международного опросника VSQ (The Vulvovaginal Symptom Questionnaire), определение индекса вагинального здоровья (ИВЗ), соноэластография в режиме реального времени, оценка кровотока в стенках влагалища до и после лечения.
Результаты: после лечения в обеих группах было выявлено значительное улучшение, которое проявлялось в уменьшении или исчезновении симптомов ВВА. Средний показатель баллов по опроснику VSQ при использовании CO2 лазера как отдельного метода и совместно с препаратом фитоэстрогенов составил до лечения 14,5±2,7, после – 6,6±2,5 (p<0,001), до лечения – 12,2±3,9, после – 5,3±2,3 (p<0,001) соответственно. ИВЗ в 1-й группе составил 11,2±4,4 до лечения и 17,3±3,5 (p<0,001) после терапии, во 2-й группе – 9,3±3,6 и 19,8±2,9 (p<0,001) соответственно. При проведении соноэластографии уже через 1 мес. после начала лечения был отмечен положительный эффект, после окончания курса процедур жесткость (упругость) тканей влагалища повысилась у 85% пациенток. Назначение фитоэстрогенов оказывало дополнительный положительный эффект, полученный после проведения 3 сеансов терапии СO2 лазером.
Заключение: применение CO2 лазера в сочетании с фитоэстрогенами при лечении проявлений ВВА у онкогинекологических пациенток является эффективным и безопасным методом.
Ключевые слова: генитоуринарный менопаузальный синдром, вульвовагинальная атрофия, СО2 лазер, фитоэстрогены.
Treatment of genitourinary menopausal syndrome in patients with gynecologic cancer
Dobrokhotova Yu.E., Ilyina I.Yu., Venediktova M.G., Utina M.S., Morozova K.V., Suvorova V.A.
Russian National Research Medical University named after N.I. Pirogov, Moscow
Genitourinary menopausal syndrome (GUMS) is a common problem observed in more than 50% of postmenopausal women.
Aim: to determine the effectiveness and safety of the use of CO2 laser as an independent method and in combination with phytoestrogens in the treatment of vulvovaginal atrophy as one of the GUMS manifestations in patients after uterine cancer treatment.
Patients and Methods: the study included the patients (n = 40) with symptoms of vulvovaginal atrophy and the patients treated for uterine cancer in 2010-2011. The mean age was 62.2 ± 4.7 years. The first group (n = 20) was treated with three sessions of CO2 laser treatment with FemTouch procedure on AcuPulse (Lumenis) device with the intervals of 21-28 days. In the second group (n = 20), in addition to the main therapy, phytoestrogens were prescribed after the end of the course of laser treatment. To assess the results, the authors used the specialized international questionnaire VSQ (The Vulvovaginal Symptom Questionnaire), determining the vaginal health index (VHI), real time sonoelastography, and evaluation of vaginal walls blood flow before and after treatment.
Results: after treatment there was a significant improvement in both groups: the average score according to the VSQ questionnaire with the use of the CO2 laser as a single method was 14.5 ± 2.7 before treatment and 6.6 ± 2.5 (p <0.001) - after treatment, and in combined use with phytoestrogens it was 12.2 ± 3.9 before treatment and 5.3 ± 2.3 (p <0.001) after treatment, respectively. The index of vaginal health in the first group was 11.2 ± 4.4 before treatment and 17.3 ± 3.5 (p <0.001) after therapy, in the second group 9.3 ± 3.6 and 19.8 ± 2.9 (p <0.001), respectively. When carrying out sonoelastography, a month after the start of treatment, a positive effect was noted, after the completion of the treatment course, the stiffness (elasticity) of the vaginal tissues increased in 85% of patients. The appointment of phytoestrogens had an additional positive effect, obtained after 3 sessions of CO2 laser therapy.
Conclusion: the use of CO2 laser in combination with phytoestrogens is an effective and safe method of the vulvovaginal atrophy treatment in onco-gynecologic patients.
Key words: genitourinary menopausal syndrome, vulvovaginal atrophy, CO2 laser, phytoestrogens.
For citation: Dobrokhotova Yu.E., Ilyina I.Yu., Venediktova M.G. et al. Treatment of genitourinary menopausal syndrome in patients with gynecologic cancer // RMJ. 2017. № 26. P. 1921–1925.
Dobrokhotova Yu.E., Ilyina I.Yu., Venediktova M.G., Utina M.S., Morozova K.V., Suvorova V.A.
Russian National Research Medical University named after N.I. Pirogov, Moscow
Genitourinary menopausal syndrome (GUMS) is a common problem observed in more than 50% of postmenopausal women.
Aim: to determine the effectiveness and safety of the use of CO2 laser as an independent method and in combination with phytoestrogens in the treatment of vulvovaginal atrophy as one of the GUMS manifestations in patients after uterine cancer treatment.
Patients and Methods: the study included the patients (n = 40) with symptoms of vulvovaginal atrophy and the patients treated for uterine cancer in 2010-2011. The mean age was 62.2 ± 4.7 years. The first group (n = 20) was treated with three sessions of CO2 laser treatment with FemTouch procedure on AcuPulse (Lumenis) device with the intervals of 21-28 days. In the second group (n = 20), in addition to the main therapy, phytoestrogens were prescribed after the end of the course of laser treatment. To assess the results, the authors used the specialized international questionnaire VSQ (The Vulvovaginal Symptom Questionnaire), determining the vaginal health index (VHI), real time sonoelastography, and evaluation of vaginal walls blood flow before and after treatment.
Results: after treatment there was a significant improvement in both groups: the average score according to the VSQ questionnaire with the use of the CO2 laser as a single method was 14.5 ± 2.7 before treatment and 6.6 ± 2.5 (p <0.001) - after treatment, and in combined use with phytoestrogens it was 12.2 ± 3.9 before treatment and 5.3 ± 2.3 (p <0.001) after treatment, respectively. The index of vaginal health in the first group was 11.2 ± 4.4 before treatment and 17.3 ± 3.5 (p <0.001) after therapy, in the second group 9.3 ± 3.6 and 19.8 ± 2.9 (p <0.001), respectively. When carrying out sonoelastography, a month after the start of treatment, a positive effect was noted, after the completion of the treatment course, the stiffness (elasticity) of the vaginal tissues increased in 85% of patients. The appointment of phytoestrogens had an additional positive effect, obtained after 3 sessions of CO2 laser therapy.
Conclusion: the use of CO2 laser in combination with phytoestrogens is an effective and safe method of the vulvovaginal atrophy treatment in onco-gynecologic patients.
Key words: genitourinary menopausal syndrome, vulvovaginal atrophy, CO2 laser, phytoestrogens.
For citation: Dobrokhotova Yu.E., Ilyina I.Yu., Venediktova M.G. et al. Treatment of genitourinary menopausal syndrome in patients with gynecologic cancer // RMJ. 2017. № 26. P. 1921–1925.
Статья посвящена изучению эффективности и безопасности применения CO2 лазера как самостоятельного метода, а также в сочетании с фитоэстрогенами в лечении вульвовагинальной атрофии, как одного из проявлений генитоуринарного менопаузального синдрома у онкогинекологических пациенток. Показано, что применение CO2 лазера в сочетании с фитоэстрогенами является эффективным и безопасным методом.
Введение
Генитоуринарный менопаузальный синдром (ГУМС) является распространенной проблемой и наблюдается более чем у 50% женщин в постменопаузе [1]. При развитии ГУМС происходят изменения в эстрогензависимых тканях, а именно во влагалище, уретре, мочевом пузыре, нижней трети мочеточников, связках и мышцах тазового дна, что объясняется единым эмбриональным происхождением данных структур (урогенитальный синус). Проявления ГУМС связаны непосредственно с возникновением дистрофических явлений в эпителии влагалища и уротелии, т. е. с возникновением вульвовагинальной атрофии (ВВА) и уретральной атрофии [2, 3]. Дефицит эстрогенов приводит к истончению многослойного плоского эпителия, уменьшению количества лактобактерий в связи с нехваткой основного их питательного вещества – гликогена и, как следствие, к увеличению pH влагалища. Происходит нарушение биоценоза влагалища – колонизация условно-патогенными микроорганизмами, что, в свою очередь, поддерживает рецидивирующую воспалительную реакцию слизистой [4–6]. Также при гипоэстрогении в организме происходят аналогичные процессы в слизистой уретрального тракта. Атрофические процессы в уротелии приводят к снижению содержания в нем гликогена, повышению уровня рН, прекращению митотической активности клеток, что может повышать риск развития восходящей урологической инфекции [7, 8]. Таким образом, основными звеньями патогенеза развития ГУМС являются: истончение слизистой оболочки влагалища и мочевыводящих путей, нарушение процессов пролиферации вагинального и уретрального эпителия, ухудшение кровоснабжения тканей данной области, изменение синтеза и обмена коллагена в связочном аппарате малого таза, атрофия миофибрилл, нарушение анатомического расположения органов мочевыводящей системы [9].Безусловно, ГУМС ухудшает качество жизни женщин в постменопаузе [10–12]. Основными жалобами, предъявляемыми пациентками при данной патологии, являются зуд, жжение, сухость, дискомфорт во влагалище, диспареуния, кровянистые выделения из влагалища во время или после полового акта, боль и жжение при мочеиспускании, учащенное мочеиспускание, ноктурия, недержание мочи. Также могут беспокоить рецидивирующие инфекции урогенитального тракта, ургентные позывы к мочеиспусканию, различные нарушения в сексуальной сфере. Как правило, вышеуказанные жалобы носят прогрессирующий характер. Частота развития ГУМС прямо пропорциональна продолжительности периода постменопаузы [13]. Установлено, что наиболее часто симптомы ГУМС наблюдаются у курящих женщин, а также у пациенток, получающих лечение по поводу рака молочной железы [14].
Принимая во внимание большое количество данных в литературе, следует отметить, что эта проблема мало изучена у онкогинекологических пациенток. Как известно, РТМ имеет большой удельный вес в структуре онкологической заболеваемости и в России, по данным на 2015 г., занимает 7,7% среди онкологической патологии женского населения. Средний возраст больных с впервые установленным диагнозом рака эндометрия составил 62,4 года [15]. Стандартным методом лечения РТМ является оперативное вмешательство в объеме экстирпации матки с придатками. В зависимости от стадии заболевания и степени дифференцировки опухоли выполняется подвздошная лимфаденэктомия с последующей адъювантной лучевой терапией [16, 17]. Гистерэктомия и развитие внутритазового постлучевого фиброза после хирургического или комбинированного лечения РТМ способствуют нарушению анатомической взаимосвязи уретры и мочевого пузыря, изменению уретровезикального угла, опущению стенок и купола влагалища [18–20].
В гинекологической практике широкое распространение получили лазерные технологии в лечении симптомов ГУМС. Одним из успешно применяемых в данном направлении лазеров является углекислотный. СО2 лазер излучает в инфракрасном диапазоне с длиной волны 10,6 мкм, имеет высокий уровень поглощения водой и, соответственно, биотканями. Основное действие лазерного излучения на ткани заключается в укорочении межмолекулярных поперечных связей тройной спирали коллагена, сокращении волокон на две трети их длины, создании условий для неоколлагенеза и неоангиогенеза [21–24]. Растительные лекарственные средства, или фитоэстрогены, также используются в гинекологической практике в лечении климактерического синдрома, т. к. обладают слабовыраженной, но достаточной эстрогенной активностью, оказывают антиоксидантный и противоопухолевый эффекты, стимулируют неоколлагенез [25, 26].
Несмотря на имеющиеся клинические исследования в отношении применения лазерных технологий, а также негормональных методов лечения проявлений ГУМС, вопрос о ведении таких пациенток, имеющих в анамнезе РТМ, остается малоизученным. Поэтому целью нашего исследования стало изучение эффективности и безопасности применения СО2 лазера как самостоятельного метода, а также в сочетании с фитоэстрогенами в лечении ВВА как одного из проявлений ГУМС у пациенток, перенесших лечение по поводу РТМ.
Материал и методы
Исследование проводилось в период с сентября 2016 г. по февраль 2017 г.В исследуемую группу (n=40) были включены пациентки, перенесшие в 2010–2011 гг. хирургическое или комбинированное лечение по поводу РТМ и имеющие различные проявления ГУМС (табл. 1). Критериями включения в исследование являлись наличие симптомов ВВА (n=40) различной степени тяжести, иные проявления ГУМС, которые включали в себя пролапс купола и стенок влагалища I–II степени (n=25), стрессовое недержание мочи (n=27), смешанный тип недержания мочи (n=10), ноктурию (n=21), учащенное мочеиспускание (n=15).
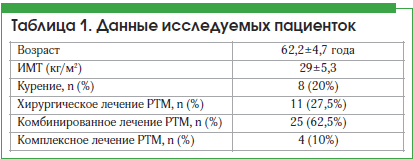
Всем пациенткам перед началом лечения для исключения рецидива онкологического заболевания проводились гинекологический осмотр, цитологическое исследование мазков на степень чистоты влагалища и наличие атипичных клеток, УЗИ органов малого таза. Также до и после лечения проводилась оценка индекса вагинального здоровья (ИВЗ). С каждой пациенткой перед началом лечения была проведена беседа о курсе процедур лазерного воздействия, об эффектах и побочных действиях препарата и о том, каких результатов планируется достигнуть; подписывалось информированное согласие.
В результате рандомизации пациентки были разделены на 2 группы: в 1-й группе (n=20) проводилась терапия СО2 лазером, во 2-й группе (n=20) по окончании 3 сеансов дополнительно к лазерной терапии назначался препарат фитоэстрогенов.
Терапия СО2 лазером (с длиной волны 10,6 мкм) – процедура FemTouch на установке AcuPulse (Lumenis) проводилась согласно протоколу исследования и инструкции, запатентованной производителем: 3 сеанса воздействия лазерным излучением с интервалом в 21–28 дней. При вагинальном воздействии энергия импульсов составляла от 7,5 до 12,5 мДж, с плотностью потока 10% (Density 10%), при воздействии на вульву и наружную поверхность уретры –
10 мДж и 5% (Density 5%) соответственно. Для более эффективного воздействия в отношении симптомов ВВА после окончания курса лечения углекислотным лазером 2–й группе пациенток (n=20) дополнительно был назначен препарат фитоэстрогенов Эстрогиал по 1 вагинальной капсуле на ночь в течение 10 дней. Основным действующим веществом препарата является натриевая соль гиалуроновой кислоты, повышающая упругость и эластичность тканей и регулирующая водный баланс. Вспомогательными компонентами препарата являются экстракты клевера, календулы и хмеля, обладающие тонизирующим, противовоспалительным, успокаивающим, антиоксидантным эффектами, а также стимулирующие процессы неоколлагенеза.
В ходе исследования было проведено анкетирование пациенток до и после лечения с помощью специализированного международного опросника VSQ (The Vulvovaginal Symptom Questionnaire) для оценки частоты встречаемости отдельно взятых проявлений ВВА в исследуемой группе и их влияния на сексуальную сферу и качество жизни пациенток. Вопросник состоит из 21 вопроса, на которые можно ответить только «да» или «нет». Максимальное количество баллов – 20, т. к. вопрос 17 не учитывается при подсчете итога. Чем больше баллов, тем сильнее проявления ВВА. Пациентки, ответившие «нет» на вопрос 17, на следующие 4 вопроса не отвечают [27]. Также проводилось определение ИВЗ в динамике до и после лечения. Необходимо учитывать 5 показателей, которые оцениваются по 5-балльной шкале: количество и качество отделяемого влагалища, pH, увлажненность, эластичность и толщину (степень истонченности) эпителия влагалища. Максимальное количество баллов – 25. Результаты рассчитываются следующим образом: 20–25 баллов – нормальное состояние влагалищного эпителия, 15–20 баллов – незначительные атрофические изменения, 15 баллов и ниже – ВАА [28, 29]. Для оценки состояния кровоснабжения стенок влагалища были проведены УЗИ с цветовым допплеровским картированием изображения и соноэластография в режиме реального времени на аппарате Toshiba Aplio 500 для определения жесткости тканей.
Статистическая обработка данных проводилась с помощью программы Statistica 10.0. Значимыми считались различия при р<0,05.
Результаты
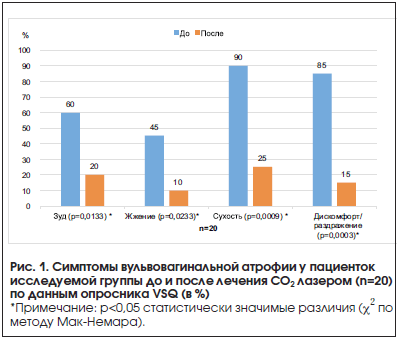
Оценка частоты встречаемости симптомов в группах до и после лечения проводилась с помощью опросника VSQ (табл. 2). Было выявлено снижение как частоты, так и интенсивности проявлений ВВА, таких как сухость, зуд, жжение и дискомфорт, более чем на 50% по сравнению с данными до лечения, что говорит о высокой эффективности проведенной терапии. Пациентки, ведущую сексуальную жизнь (n=9), отметили также уменьшение проявлений (n=5) или полное исчезновение диспареунии (n=3).
Определение значимости различий частоты встречаемости симптомов у пациенток исследуемых групп до и после лечения проводилось с помощью критерия χ2 (хи-квадрат) по методу Мак-Немара (рис. 1 и 2).
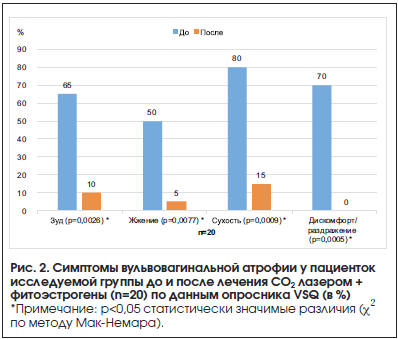
При сравнении ИВЗ (табл. 3) в обеих группах показатели существенно не отличались, до и после лечения было выявлено увеличение среднего количества баллов, что говорит о нормализации уровня pH влагалища, уменьшении атрофических явлений (истончение, микротрещины слизистой), увеличении количества влагалищного секрета.

Также мы использовали УЗ - аппарат для сравнения качества биологической ткани до и после проведения лазерного воздействия с помощью УЗИ с цветовым допплеровским картированием изображения и соноэластографии в режиме реального времени – метода визуализации мягких тканей, отображающего их механические свойства и показывающего разницу жесткости, эластичности и растяжимости здоровых и патологически измененных тканей. Соноэластография используется при исследовании поверхностно расположенных органов и проводится с помощью внутриполостного влагалищного датчика с центральной частотой 6,0 мГц. При давлении на стенки влагалища вагинальным датчиком оценивается изменение частоты эхо-сигналов, и мы получаем эластограмму, где по цветовой шкале плотная ткань изображается пурпурным (синим), а мягкая — красным цветом. Преобладание красно-желтого цвета свидетельствует о потере тканями жесткости (эластичности). При проведении контрольного УЗИ после лечения у 33 (82,5%) из 40 пациенток наблюдалось увеличение количества визуализируемых сосудов в области влагалищной стенки, что свидетельствует о запуске процесса неоангиогенеза и восстановлении адекватного кровоснабжения данной области. При оценке тканей с помощью соноэластографии у 34 (85%) пациенток после лечения повысилась степень жесткости (упругости) стенок влагалища (преобладание синего цвета по цветовой шкале) по сравнению с данными до лечения, что говорит о положительном эффекте лазерного воздействия и запуске процессов неоколлагенеза (табл. 4).

Более половины пациенток (n=34, 85%) оценили процедуру FemTouch как совершенно безболезненную, тогда как другие (n=6, 15%) отмечали дискомфорт и ощущение жжения во время обработки области преддверия влагалища, которые исчезали во время паузы между последовательными лазерными импульсами. Пациентки возвращались к повседневной активности сразу после процедуры. У 1 пациентки из 40 в процессе лечения было отмечено обострение рецидивирующего цистита, была назначена соответствующая терапия.
Обсуждение
В настоящее время в литературе имеется множество данных о применении СО2 лазера при лечении отдельных проявлений ГУМС. По данным разных исследователей установлено, что вследствие терапии СО2 лазером увеличивается толщина многослойного плоского эпителия, улучшается кровоснабжение стенок влагалища, что в свою очередь ведет к уменьшению или исчезновению симптомов атрофии влагалищного эпителия и уротелия. Однако продолжительность терапевтических эффектов и безопасность повторного применения этого метода лечения на данный момент недостаточно изучены. Не вызывает сомнений необходимость дальнейших исследований в отношении использования лазерных технологий и различных видов негормонального лечения ГУМС [30].F. Behnia-Willison et al. (2017) оценивали безопасность и эффективность фракционного микроаблативного применения СО2 лазера (MonaLisa Touch, DEKA) – 3 сеанса с интервалом 6 нед. и более при симптомах ГУМС у 102 женщин в постменопаузе. После лечения у 84% больных были достигнуты уменьшение диспареунии, значительное улучшение показателей сексуальной функции, функции мочевого пузыря (р=0,001), генитального пролапса (р=0,001) и недержания мочи (р=0,003) [31]. В нашем исследовании также были получены схожие результаты в отношении диспареунии – только у 1 из 9 пациенток был отмечен слабый положительный эффект.
F. Murina et al. (2016) проводили лечение СО2 лазером (n=70) симптомов атрофии влагалищного эпителия как одного из проявлений ГУМС. Для оценки были использованы ВАШ боли и система оценки диспареунии Marinoff. После 3 сеансов лечения у 67,6% пациенток было выявлено статистически значимое улучшение в отношении тяжести проявлений симптомов ВВА, также было отмечено сохранение положительного эффекта через 4 мес. поле окончания лечения. Побочные эффекты отсутствовали [32]. Нами также были получены положительные результаты – статистически значимые различия средних показателей опросника VSQ до и после лечения, что говорит о высокой эффективности данного метода.
Е. Pitsouni, Т. Grigoriadis et al. (2016) оценивали эффект углекислотного лазера у пациенток (n=53) в постменопаузе с умеренными или тяжелыми симптомами ГУМС до лечения и через 4 нед. после проведения 3-й процедуры. По результатам опросников (VMV, VHIS, FSFI, ICIQ, UDI-6 и KHQ) было достигнуто улучшение, также значительно уменьшились такие симптомы, как диспареуния, сухость, жжение, зуд во влагалище, дизурические явления [33]. В исследование мы включили пациенток постменопаузального возраста, но перенесших лечение по поводу онкологического заболевания, а для оценки эффективности лечения мы использовании опросник VSQ. Нами также был достигнут хороший положительный эффект в отношении проявлений ВВА.
Исследователи М. Gambacciani и М. Levancini (2017) использовали эрбиевый лазер (XS Fotona Smooth, Fotona, Словения) для лечения ГУМС у женщин в постменопаузе, перенесших в анамнезе лечение по поводу рака молочной железы. Симптомы оценивали до лечения и через 1, 3, 6, 12 и 18 мес., используя ВАШ и показатель ИПЗ. Результаты выявили улучшение в отношении сухости влагалища (р<0,01) и диспареунии (р<0,01). ИВЗ до лечения составил 8,1 ± 1,3, после 3 сеансов лазерной терапии – 21,0 ± 1,4, через 12 мес. – 18 ± 1,8, через 18 мес. – 14,8 ± 1,5 (р<0,01) [34]. Нами был использован СО2 лазер, но полученные данные относительно ИВЗ и проявлений ВВА также выявили значительное улучшение.
Заключение
Таким образом, в результате воздействия СО2 лазера уменьшаются или исчезают симптомы атрофии влагалищного эпителия и уротелия, такие как сухость, зуд, жжение, дискомфорт во влагалище, диспареуния. Применение фитоэстрогенов после окончания основного лечения усиливало положительный эффект терапии углекислотным лазером, что позволяет сделать вывод о целесообразности их назначения в качестве дополнительной терапии при выраженных атрофических явлениях. Однако для более полной и точной оценки эффективности и безопасности данных методов лечения необходимы дальнейшие исследования в отношении применения лазерных технологий и других негормональных видов лечения ГУМС у онкогинекологических пациенток.
Литература
1. Nappi R.E., Palacios S. Impact of vulvovaginal atrophy on sexual health and quality of life at postmenopause // Climacteric. 2014 Feb. Vol. 17(1). Р. 3–9. doi: 10.3109/13697137.2013.871696. Review. PubMed PMID: 24423885.
2. Portman D.J., Gass M.L. Vulvovaginal Atrophy Terminology Consensus Conference Panel. Genitourinary syndrome of menopause: new terminology for vulvovaginal atrophy from the International Society for the Study of Women's Sexual Health and the North American Menopause Society // Maturitas. 2014 Nov. Vol. 79(3). Р. 349–354. doi:10.1016/j. maturitas.2014.07.013. Epub 2014 Aug 19. PubMed PMID: 25179577.
3. Калугина Л.В., Татарчук Т.Ф., Занько О.В. Генитоуринарный менопаузальный синдром – проблема женщин элегантного возраста и не только // Репродуктивная эндокринология. 2016. № 2(28) С. 68–74. ISSN 2309-4117 [Kalugina L.V, Tatarchuk T.F., Zan'ko O.V. Genitourinarnyj menopauzal'nyj sindrom – problema zhenshchin ehlegantnogo vozrasta i ne tol'ko // Reproduktivnaya ehndokrinologiya. 2016. № 2(28). S. 68–74. ISSN 2309-4117 (in Russian)].
4. Кулакова В.И., Савельева Г.М., Манухина И.Б. Гинекология. Национальное руководство. М.: ГЭОТАР-Медиа, 2009. С. 404–405 [Kulakova V.I., Savel'eva G.M., Manuhina I.B. Ginekologiya. Nacional'noe rukovodstvo. M.: GEOTAR-Media, 2009. S. 404–405 (in Russian)].
5. Аполихина И.А., Сычева Е.Г. Коррекция эстрогендефицитных состояний у женщин с урогенитальными расстройствами // Акушерство и гинекология. 2015. № 4. С. 1–5 [Apolihina I.A., Sychyova E.G. Korrekciya ehstrogen–deficitnyh sostoyanij u zhenshchin s urogenital'nymi rasstrojstvami// Akusherstvo i ginekologiya. 2015. № 4. S. 1–5 (in Russian)].
6. Доброхотова Ю.Э., Ибрагимова Д.М., Мандрыкина Ж.А., Серова Л.Г. Микробиоценоз генитального тракта женщин. М.: ГЭОТАР-Медиа, 2014. 80 с. [Dobrohotova Yu.Eh., Ibragimova D.M., Mandrykina Zh.A., Serova L.G. Mikrobiocenoz genital'nogo trakta zhenshchin. M.: GEHOTAR-Media, 2014. 80 s. (in Russian)].
7. Горбунова Е.А., Аполихина И.А. Атрофический цистоуретрит как одна из граней генитоуринарного синдрома // Эффективная фармакотерапия. Акушерство и гинекология. 2015. № 36. С. 32–39 [Gorbunova E.A., Apolihina I.A. Atroficheskij cistouretrit kak odna iz granej genitourinarnogo sindroma // EHffektivnaya farmakoterapiya. Akusherstvo i ginekologiya. 2915. № 36. S 32–39 (in Russian)].
8. Доброхотова Ю.Э., Литвинова Н.А., Летягина Е.В. Опыт применения феминала в коррекции климактерических расстройств // Российский вестник акушера-гинеколога. 2009. № 1. С. 65–68 [Dobrohotova Yu.Eh., Litvinova N.A., Letyagina E.V. Opyt primeneniya feminala v korrekcii klimaktericheskih rasstrojstv // Rossijskij vestnik akushera-ginekologa. 2009. № 1. S. 65–68 (in Russian)].
9. Балан В.Е., Ковалева Л.А. Комплексное лечение урогенитальной атрофии и рецидивирующих инфекций мочевых путей в постменопаузе // Эффективная фармакотерапия. Акушерство и гинекология. 2013. № 18. С. 48–53 [Balan V.E., Kovaleva L.A. Kompleksnoe lechenie urogenital'noj atrofii i recidiviruyushchih infekcij mochevyh putej v postmenopauze // EHffektivnaya farmakoterapiya. Akusherstvo i Ginekologiya. 2013. №18. S 48–53 (in Russian)].
10. Simon J.A., Kokot-Kierepa M., Goldstein J., Nappi R.E. Vaginal health in the United States: results from the Vaginal Health: Insights, Views and Attitudes survey // Menopause. 2013 Oct. Vol. 20(10). Р. 1043–1048. doi: 10.1097/GME.0b013e318287342d. PubMed PMID: 23571518.
11. Frank S.M., Ziegler C., Kokot-Kierepa M. et al. Vaginal Health: Insights, Views and Attitudes (VIVA) survey - Canadian cohort // Menopause Int. 2013 Mar. Vol. 19(1). Р. 20–27. Epub 2013 Mar 14. PubMed PMID: 23201626.
12. Domoney C., Currie H., Panay N. et al. The Closer survey: impact of postmenopausal vaginal discomfort on women and male partners in the UK // Menopause Int. 2013 Jun. Vol. 19(2). Р. 69–76. doi: 10.1177/1754045313484139. PubMed PMID: 23778561.
13. Глазунова А.В., Юренева С.В. Распространенность вульвовагинальной атрофии и ее влияние на качество жизни женщин. Вопросы терминологии и безопасности локальной гормональной терапии // Акушерство и гинекология. 2014. № 11. С. 29–33 [Glazunova A.V., YUreneva S.V. Rasprostranennost' vul'vovaginal'noj atrofii i ee vliyanie na kachestvo zhizni zhenshchin. Voprosy terminologii i bezopasnosti lokal'noj gormonal'noj terapii // Akusherstvo i ginekologiya. 2014. № 11. S. 29–33 (in Russian)].
14. Al Baghdadi O., Ewies A.A. Topical estrogen therapy in the management of postmenopausal vaginal atrophy: an up-to-date overview // Climacteric. 2009. Vol. 12(2). P. 91–105.
15. Каприн А.Д., Старинский В.В., Петрова Г.В. (ред.). Злокачественные новообразования в России в 2015 году (заболеваемость и смертность). М.: МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИРЦ» Минздрава России, 2017. 250 с. ISBN 978-5-85502-227-8 [Kaprin A.D., Starinskij V.V., Petrova G.V. (red.). Zlokachestvennye novoobrazovaniya v Rossii v 2015 godu (Zabolevaemost' i smertnost'). M.: MNIOI im. P.A. Gercena - filial FGBU «NMIRC» Minzdrava Rossii, 2017. 250 s. ISBN 978-5-85502-227-8 (in Russian)].
16. Венедиктова М.Г., Доброхотова Ю.Э. Онкогинекология в практике гинеколога. М.: ГЭОТАР-Медиа, 2015. C. 288 [Venediktova M.G., Dobrohotova YU.EH. Onkoginekologiya v praktike ginekologa. M.: GEHOTAR-Media, 2015. S 288 (in Russian)].
17. Нечушкина В.М., Морхов К.Ю., Кузнецов В.В. Хирургическое лечение рака тела матки // Злокачественные опухоли. 2014. № 3 (10). С. 72–80. [Nechushkina V.M., Morhov K.Yu., Kuznecov V.V. Hirurgicheskoe lechenie raka tela matki // Zlokachestvennye opuholi. 2014. № 3 (10). S. 72–80 (in Russian)].
18. Atallah D., el Kassis N., Ghanameh W., Moukarzel M. Urinary functional complications following radical uterine surgery // J Med Liban. 2014 Jul-Sep. Vol. 62(3). Р. 156–167. Review. French. PubMed PMID: 25306796.
19. Aoun F., van Velthoven R. Lower urinary tract dysfunction after nerve-sparing radical hysterectomy. Int Urogynecol J. 2015 Jul. Vol. 26(7). Р. 47–57. doi: 10.1007/s00192-014-2574-8. Epub 2014 Nov 29. PubMed PMID: 25432634.
20. Laterza R.M., Sievert K.D., de Ridder D. et al. Bladder function after radical hysterectomy for cervical cancer // Neurourol Urodyn. 2015 Apr. Vol. 34(4). Р. 309–315. doi: 10.1002/nau.22570. Epub 2014 Feb 12. PubMed PMID: 24519734.
21. Behnia-Willison F., Sarraf S., Miller J. et al. Safety and long-term efficacy of fractional CO (2) laser treatment in women suffering from genitourinary syndrome of menopause // Eur J Obstet Gynecol Reprod Biol. 2017 Jun. Vol. 213. Р. 39–44. doi: 10.1016/j.ejogrb.2017.03.036. Epub 2017 Apr 2. PubMed PMID: 28419911.
22. Stefano S., Stavros A., Massimo C. The use of pulsed CO2 lasers for the treatment of vulvovaginal atrophy // Curr Opin Obstet Gynecol. 2015 Dec. Vol. 27(6). Р. 504–508. doi: 10.1097/GCO.0000000000000230. Review. PubMed PMID: 26536212.
23. Perino A., Calligaro A., Forlani F. et al. Vulvo-vaginal atrophy: a new treatment modality using thermo-ablative fractional CO2 laser // Maturitas. 2015 Mar; Vol. 80(3). Р. 296–301. doi: 10.1016/j.maturitas.2014.12.006. Epub 2014 Dec 25. PubMed PMID: 25596815.
24. Salvatore S., Nappi R.E., Parma M. et al. Sexual function after fractional microablative CO₂ laser in women with vulvovaginal atrophy // Climacteric. 2015 Apr. Vol. 18(2). Р. 219–225. doi: 10.3109/13697137.2014.975197. Epub 2014 Dec 16. PubMed PMID: 25333211.
25. Ботоева Е.А., Убеева И.П., Николаев С.М. Биологическая роль фитоэстрогенов (обзор литературы) // Вестник Бурятского государственного университета. 2009. № 12. С. 16–21 [Botoeva E.A., Ubeeva I.P., Nikolaev S.M. Biologicheskaya rol' fitoehstrogenov (obzor literatury). Vestnik Buryatskogo gosudarstvennogo universiteta. 2009. № 12. S. 16–21 (in Russian)].
26. Ярмолинская М.И., Тарасова М.А. Эффективность фитоэстрогенов в лечении климактерического синдрома // Журнал акушерства и женских болезней. 2009. № 1. С. 71–77 [Yarmolinskaya M.I., Tarasova M.A. EHffektivnost' fitoehstrogenov v lechenii klimaktericheskogo sindroma // ZHurnal akusherstva i zhenskih boleznej. 2009. № 1. S. 71–77 (in Russian)].
27. Erekson Е.А. Yip S.O., Wedderburn T.S. et al. The VSQ: a questionnaire to measure vulvovaginal symptoms in postmenopausal women // Menopause. 2013 Sep. Vol. 20(9). Р. 973–979.
28. Bachmann G.A., Notelovitz M., Kelly S.J. et al. Long-term non-hormonal treatment of vaginal dryness // Clin Pract Sexuality. 1992. Vol. 8. Р. 3–8.
29. Аполихина И.А., Горбунова Е.А. Клинико-морфологические аспекты вульвовагинальной атрофии // Медицинский совет. 2014. № 9. С. 110–117 [Apolihina I.A., Gorbunova E.A. Kliniko-morfologicheskie aspekty vul'vovaginal'noj atrofii // Medicinskij sovet. 2014. № 9. S. 110–117 (in Russian)].
30. Hutchinson-Colas J., Segal S. Genitourinary syndrome of menopause and the use of laser therapy // Maturitas. 2015 Dec. Vol. 82(4). Р. 342–345. doi: 10.1016/j.maturitas.2015.08.001. Epub 2015 Aug 12. Review. PubMed PMID: 26323234.
31. Behnia-Willison F., Sarraf S., Miller J. et al. Safety and long-term efficacy of fractional CO(2) laser treatment in women suffering from genitourinary syndrome of menopause // Eur J Obstet Gynecol Reprod Biol. 2017 Jun. Vol. 213. Р. 39–44. doi: 10.1016/j.ejogrb.2017.03.036. Epub 2017 Apr 2. PubMed PMID: 28419911.
32. Murina F., Karram M., Salvatore S., Felice R. Fractional CO (2) Laser Treatment of the Vestibule for Patients with Vestibulodynia and Genitourinary Syndrome of Menopause: A Pilot Study // J Sex Med. 2016 Dec. Vol. 13(12). Р. 1915–1917. doi: 10.1016/j.jsxm.2016.10.006. Epub 2016 Nov 15. PubMed PMID: 27864031.
33. Pitsouni E., Grigoriadis T., Tsiveleka A. et al. Microablative fractional CO (2)-laser therapy and the genitourinary syndrome of menopause: An observational study // Maturitas. 2016 Dec. Vol. 94. Р. 131–136. doi:10.1016/j. maturitas. 2016.09.012. Epub 2016 Sep 16. PubMed PMID: 27823733.
34. Gambacciani M., Levancini M. Vaginal erbium laser as second-generation thermotherapy for the genitourinary syndrome of menopause: a pilot study in breast cancer survivors // Menopause. 2017 Mar Vol. 24(3). Р. 316–319. doi:10.1097/GME.0000000000000761. PubMed PMID: 28231079.
2. Portman D.J., Gass M.L. Vulvovaginal Atrophy Terminology Consensus Conference Panel. Genitourinary syndrome of menopause: new terminology for vulvovaginal atrophy from the International Society for the Study of Women's Sexual Health and the North American Menopause Society // Maturitas. 2014 Nov. Vol. 79(3). Р. 349–354. doi:10.1016/j. maturitas.2014.07.013. Epub 2014 Aug 19. PubMed PMID: 25179577.
3. Калугина Л.В., Татарчук Т.Ф., Занько О.В. Генитоуринарный менопаузальный синдром – проблема женщин элегантного возраста и не только // Репродуктивная эндокринология. 2016. № 2(28) С. 68–74. ISSN 2309-4117 [Kalugina L.V, Tatarchuk T.F., Zan'ko O.V. Genitourinarnyj menopauzal'nyj sindrom – problema zhenshchin ehlegantnogo vozrasta i ne tol'ko // Reproduktivnaya ehndokrinologiya. 2016. № 2(28). S. 68–74. ISSN 2309-4117 (in Russian)].
4. Кулакова В.И., Савельева Г.М., Манухина И.Б. Гинекология. Национальное руководство. М.: ГЭОТАР-Медиа, 2009. С. 404–405 [Kulakova V.I., Savel'eva G.M., Manuhina I.B. Ginekologiya. Nacional'noe rukovodstvo. M.: GEOTAR-Media, 2009. S. 404–405 (in Russian)].
5. Аполихина И.А., Сычева Е.Г. Коррекция эстрогендефицитных состояний у женщин с урогенитальными расстройствами // Акушерство и гинекология. 2015. № 4. С. 1–5 [Apolihina I.A., Sychyova E.G. Korrekciya ehstrogen–deficitnyh sostoyanij u zhenshchin s urogenital'nymi rasstrojstvami// Akusherstvo i ginekologiya. 2015. № 4. S. 1–5 (in Russian)].
6. Доброхотова Ю.Э., Ибрагимова Д.М., Мандрыкина Ж.А., Серова Л.Г. Микробиоценоз генитального тракта женщин. М.: ГЭОТАР-Медиа, 2014. 80 с. [Dobrohotova Yu.Eh., Ibragimova D.M., Mandrykina Zh.A., Serova L.G. Mikrobiocenoz genital'nogo trakta zhenshchin. M.: GEHOTAR-Media, 2014. 80 s. (in Russian)].
7. Горбунова Е.А., Аполихина И.А. Атрофический цистоуретрит как одна из граней генитоуринарного синдрома // Эффективная фармакотерапия. Акушерство и гинекология. 2015. № 36. С. 32–39 [Gorbunova E.A., Apolihina I.A. Atroficheskij cistouretrit kak odna iz granej genitourinarnogo sindroma // EHffektivnaya farmakoterapiya. Akusherstvo i ginekologiya. 2915. № 36. S 32–39 (in Russian)].
8. Доброхотова Ю.Э., Литвинова Н.А., Летягина Е.В. Опыт применения феминала в коррекции климактерических расстройств // Российский вестник акушера-гинеколога. 2009. № 1. С. 65–68 [Dobrohotova Yu.Eh., Litvinova N.A., Letyagina E.V. Opyt primeneniya feminala v korrekcii klimaktericheskih rasstrojstv // Rossijskij vestnik akushera-ginekologa. 2009. № 1. S. 65–68 (in Russian)].
9. Балан В.Е., Ковалева Л.А. Комплексное лечение урогенитальной атрофии и рецидивирующих инфекций мочевых путей в постменопаузе // Эффективная фармакотерапия. Акушерство и гинекология. 2013. № 18. С. 48–53 [Balan V.E., Kovaleva L.A. Kompleksnoe lechenie urogenital'noj atrofii i recidiviruyushchih infekcij mochevyh putej v postmenopauze // EHffektivnaya farmakoterapiya. Akusherstvo i Ginekologiya. 2013. №18. S 48–53 (in Russian)].
10. Simon J.A., Kokot-Kierepa M., Goldstein J., Nappi R.E. Vaginal health in the United States: results from the Vaginal Health: Insights, Views and Attitudes survey // Menopause. 2013 Oct. Vol. 20(10). Р. 1043–1048. doi: 10.1097/GME.0b013e318287342d. PubMed PMID: 23571518.
11. Frank S.M., Ziegler C., Kokot-Kierepa M. et al. Vaginal Health: Insights, Views and Attitudes (VIVA) survey - Canadian cohort // Menopause Int. 2013 Mar. Vol. 19(1). Р. 20–27. Epub 2013 Mar 14. PubMed PMID: 23201626.
12. Domoney C., Currie H., Panay N. et al. The Closer survey: impact of postmenopausal vaginal discomfort on women and male partners in the UK // Menopause Int. 2013 Jun. Vol. 19(2). Р. 69–76. doi: 10.1177/1754045313484139. PubMed PMID: 23778561.
13. Глазунова А.В., Юренева С.В. Распространенность вульвовагинальной атрофии и ее влияние на качество жизни женщин. Вопросы терминологии и безопасности локальной гормональной терапии // Акушерство и гинекология. 2014. № 11. С. 29–33 [Glazunova A.V., YUreneva S.V. Rasprostranennost' vul'vovaginal'noj atrofii i ee vliyanie na kachestvo zhizni zhenshchin. Voprosy terminologii i bezopasnosti lokal'noj gormonal'noj terapii // Akusherstvo i ginekologiya. 2014. № 11. S. 29–33 (in Russian)].
14. Al Baghdadi O., Ewies A.A. Topical estrogen therapy in the management of postmenopausal vaginal atrophy: an up-to-date overview // Climacteric. 2009. Vol. 12(2). P. 91–105.
15. Каприн А.Д., Старинский В.В., Петрова Г.В. (ред.). Злокачественные новообразования в России в 2015 году (заболеваемость и смертность). М.: МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИРЦ» Минздрава России, 2017. 250 с. ISBN 978-5-85502-227-8 [Kaprin A.D., Starinskij V.V., Petrova G.V. (red.). Zlokachestvennye novoobrazovaniya v Rossii v 2015 godu (Zabolevaemost' i smertnost'). M.: MNIOI im. P.A. Gercena - filial FGBU «NMIRC» Minzdrava Rossii, 2017. 250 s. ISBN 978-5-85502-227-8 (in Russian)].
16. Венедиктова М.Г., Доброхотова Ю.Э. Онкогинекология в практике гинеколога. М.: ГЭОТАР-Медиа, 2015. C. 288 [Venediktova M.G., Dobrohotova YU.EH. Onkoginekologiya v praktike ginekologa. M.: GEHOTAR-Media, 2015. S 288 (in Russian)].
17. Нечушкина В.М., Морхов К.Ю., Кузнецов В.В. Хирургическое лечение рака тела матки // Злокачественные опухоли. 2014. № 3 (10). С. 72–80. [Nechushkina V.M., Morhov K.Yu., Kuznecov V.V. Hirurgicheskoe lechenie raka tela matki // Zlokachestvennye opuholi. 2014. № 3 (10). S. 72–80 (in Russian)].
18. Atallah D., el Kassis N., Ghanameh W., Moukarzel M. Urinary functional complications following radical uterine surgery // J Med Liban. 2014 Jul-Sep. Vol. 62(3). Р. 156–167. Review. French. PubMed PMID: 25306796.
19. Aoun F., van Velthoven R. Lower urinary tract dysfunction after nerve-sparing radical hysterectomy. Int Urogynecol J. 2015 Jul. Vol. 26(7). Р. 47–57. doi: 10.1007/s00192-014-2574-8. Epub 2014 Nov 29. PubMed PMID: 25432634.
20. Laterza R.M., Sievert K.D., de Ridder D. et al. Bladder function after radical hysterectomy for cervical cancer // Neurourol Urodyn. 2015 Apr. Vol. 34(4). Р. 309–315. doi: 10.1002/nau.22570. Epub 2014 Feb 12. PubMed PMID: 24519734.
21. Behnia-Willison F., Sarraf S., Miller J. et al. Safety and long-term efficacy of fractional CO (2) laser treatment in women suffering from genitourinary syndrome of menopause // Eur J Obstet Gynecol Reprod Biol. 2017 Jun. Vol. 213. Р. 39–44. doi: 10.1016/j.ejogrb.2017.03.036. Epub 2017 Apr 2. PubMed PMID: 28419911.
22. Stefano S., Stavros A., Massimo C. The use of pulsed CO2 lasers for the treatment of vulvovaginal atrophy // Curr Opin Obstet Gynecol. 2015 Dec. Vol. 27(6). Р. 504–508. doi: 10.1097/GCO.0000000000000230. Review. PubMed PMID: 26536212.
23. Perino A., Calligaro A., Forlani F. et al. Vulvo-vaginal atrophy: a new treatment modality using thermo-ablative fractional CO2 laser // Maturitas. 2015 Mar; Vol. 80(3). Р. 296–301. doi: 10.1016/j.maturitas.2014.12.006. Epub 2014 Dec 25. PubMed PMID: 25596815.
24. Salvatore S., Nappi R.E., Parma M. et al. Sexual function after fractional microablative CO₂ laser in women with vulvovaginal atrophy // Climacteric. 2015 Apr. Vol. 18(2). Р. 219–225. doi: 10.3109/13697137.2014.975197. Epub 2014 Dec 16. PubMed PMID: 25333211.
25. Ботоева Е.А., Убеева И.П., Николаев С.М. Биологическая роль фитоэстрогенов (обзор литературы) // Вестник Бурятского государственного университета. 2009. № 12. С. 16–21 [Botoeva E.A., Ubeeva I.P., Nikolaev S.M. Biologicheskaya rol' fitoehstrogenov (obzor literatury). Vestnik Buryatskogo gosudarstvennogo universiteta. 2009. № 12. S. 16–21 (in Russian)].
26. Ярмолинская М.И., Тарасова М.А. Эффективность фитоэстрогенов в лечении климактерического синдрома // Журнал акушерства и женских болезней. 2009. № 1. С. 71–77 [Yarmolinskaya M.I., Tarasova M.A. EHffektivnost' fitoehstrogenov v lechenii klimaktericheskogo sindroma // ZHurnal akusherstva i zhenskih boleznej. 2009. № 1. S. 71–77 (in Russian)].
27. Erekson Е.А. Yip S.O., Wedderburn T.S. et al. The VSQ: a questionnaire to measure vulvovaginal symptoms in postmenopausal women // Menopause. 2013 Sep. Vol. 20(9). Р. 973–979.
28. Bachmann G.A., Notelovitz M., Kelly S.J. et al. Long-term non-hormonal treatment of vaginal dryness // Clin Pract Sexuality. 1992. Vol. 8. Р. 3–8.
29. Аполихина И.А., Горбунова Е.А. Клинико-морфологические аспекты вульвовагинальной атрофии // Медицинский совет. 2014. № 9. С. 110–117 [Apolihina I.A., Gorbunova E.A. Kliniko-morfologicheskie aspekty vul'vovaginal'noj atrofii // Medicinskij sovet. 2014. № 9. S. 110–117 (in Russian)].
30. Hutchinson-Colas J., Segal S. Genitourinary syndrome of menopause and the use of laser therapy // Maturitas. 2015 Dec. Vol. 82(4). Р. 342–345. doi: 10.1016/j.maturitas.2015.08.001. Epub 2015 Aug 12. Review. PubMed PMID: 26323234.
31. Behnia-Willison F., Sarraf S., Miller J. et al. Safety and long-term efficacy of fractional CO(2) laser treatment in women suffering from genitourinary syndrome of menopause // Eur J Obstet Gynecol Reprod Biol. 2017 Jun. Vol. 213. Р. 39–44. doi: 10.1016/j.ejogrb.2017.03.036. Epub 2017 Apr 2. PubMed PMID: 28419911.
32. Murina F., Karram M., Salvatore S., Felice R. Fractional CO (2) Laser Treatment of the Vestibule for Patients with Vestibulodynia and Genitourinary Syndrome of Menopause: A Pilot Study // J Sex Med. 2016 Dec. Vol. 13(12). Р. 1915–1917. doi: 10.1016/j.jsxm.2016.10.006. Epub 2016 Nov 15. PubMed PMID: 27864031.
33. Pitsouni E., Grigoriadis T., Tsiveleka A. et al. Microablative fractional CO (2)-laser therapy and the genitourinary syndrome of menopause: An observational study // Maturitas. 2016 Dec. Vol. 94. Р. 131–136. doi:10.1016/j. maturitas. 2016.09.012. Epub 2016 Sep 16. PubMed PMID: 27823733.
34. Gambacciani M., Levancini M. Vaginal erbium laser as second-generation thermotherapy for the genitourinary syndrome of menopause: a pilot study in breast cancer survivors // Menopause. 2017 Mar Vol. 24(3). Р. 316–319. doi:10.1097/GME.0000000000000761. PubMed PMID: 28231079.

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Предыдущая статья
Следующая статья

