Лечение рецидивирующего вульвовагинального кандидоза у женщин, планирующих беременность
РМЖ. Мать и дитя. №2(I) от 28.02.2018 стр. 13-18
Рубрика:
Гинекология
Акушерство
Цель исследования: оценка методов лечения рецидивирующего вульвовагинального кандидоза (ВВК) у пациенток, планирующих беременность.
Материал и методы: проведено сравнительное открытое рандомизированное исследование результатов лечения 150 женщин, больных рецидивирующим вульвовагинальным кандидозом (РВВК), у которых после окончания курса предложенной терапии в течение 6 мес. произошло оплодотворение с последующим успешным вынашиванием плода и рождением ребенка. Пациентки I группы (n=50) получали интравагинальные аппликации клотримазола 2% крема
1 р./сут в течение 6 дней; II группы (n=50) – полиеновый макролид натамицин интравагинально в дозе 100 мг 1 р./ сут в течение 10 дней; III группы (n=50) – перорально флуконазол для снижения частоты рецидивов ВВК 150 мг каждые
3 дня (в 1-й, 4-й и 7-й день). Использовались методы контроля: прямая микроскопия, измерение pH среды влагалища, культуральный метод.
Результаты исследования: установлено, что интравагинальное применение клотримазола и флуконазола по клинической и микробиологической эффективности успешнее в 1,6±0,2 раза и 1,2±0,15 раза соответственно, чем при интравагинальном применении натамицина. Преимущество клотримазола выражалось в более быстром облегчении симптомов кандидоза, более высоком профиле безопасности и способности осуществлять микробиологическую санацию от сопутствующей условно-патогенной микрофлоры.
Ключевые слова: рецидивирующий вульвовагинальный кандидоз, антимикотики, клотримазол, натамицин, флуконазол, планирование беременности.
Для цитирования: Боровиков И.О., Куценко И.И., Герасименко Е.Э. Лечение рецидивирующего вульвовагинального кандидоза у женщин, планирующих беременность. РМЖ. Медицинское обозрение. 2018;26(2(I)):13-18.
Материал и методы: проведено сравнительное открытое рандомизированное исследование результатов лечения 150 женщин, больных рецидивирующим вульвовагинальным кандидозом (РВВК), у которых после окончания курса предложенной терапии в течение 6 мес. произошло оплодотворение с последующим успешным вынашиванием плода и рождением ребенка. Пациентки I группы (n=50) получали интравагинальные аппликации клотримазола 2% крема
1 р./сут в течение 6 дней; II группы (n=50) – полиеновый макролид натамицин интравагинально в дозе 100 мг 1 р./ сут в течение 10 дней; III группы (n=50) – перорально флуконазол для снижения частоты рецидивов ВВК 150 мг каждые
3 дня (в 1-й, 4-й и 7-й день). Использовались методы контроля: прямая микроскопия, измерение pH среды влагалища, культуральный метод.
Результаты исследования: установлено, что интравагинальное применение клотримазола и флуконазола по клинической и микробиологической эффективности успешнее в 1,6±0,2 раза и 1,2±0,15 раза соответственно, чем при интравагинальном применении натамицина. Преимущество клотримазола выражалось в более быстром облегчении симптомов кандидоза, более высоком профиле безопасности и способности осуществлять микробиологическую санацию от сопутствующей условно-патогенной микрофлоры.
Ключевые слова: рецидивирующий вульвовагинальный кандидоз, антимикотики, клотримазол, натамицин, флуконазол, планирование беременности.
Для цитирования: Боровиков И.О., Куценко И.И., Герасименко Е.Э. Лечение рецидивирующего вульвовагинального кандидоза у женщин, планирующих беременность. РМЖ. Медицинское обозрение. 2018;26(2(I)):13-18.
Treatment of recurrent vulvovaginal candidiasis in women planning a pregnancy
Borovikov I.O., Kutsenko I.I., Gerasimenko E.E.
Kuban State Medical University, Krasnodar
Aim: evaluation of treatment methods for recurrent vulvovaginal candidiasis (VVC) in patients planning pregnancy.
Patients and Methods: a comparative, open, randomized study of the results of treatment of 150 women with recurrent vulvovaginal candidiasis (RVVK) in which, after completing the course of the proposed therapy, fertilization took place within
6 months, followed by successful fetal bearing and childbirth: group I (n = 50) - intravaginal clotrimazole cream 2% application once a day for 6 days; II group (n = 50) - polyenic macrolide natamycin intravaginally at a dose of 100 mg once a day for
10 days; III group (n = 50) - orally fluconazole to reduce the recurrence rate of VVC 150 mg every 3 days (1st, 4th and 7th day). The direct microscopy method, measurement of the pH level of the vaginal environment and culture technique was used.
Results: it has been established that the intravaginal application of clotrimazole and fluconazole according to the clinical and microbiological efficacy of RVVK therapy is comparable and is 1.6 ± 0.2 times higher in clinical and 1.2 ± 0.15 times in microbiological efficacy than the intravaginal application of natamycin. The advantage of clotrimazole is a faster relief of candidiasis symptoms, a higher safety profile and microbiological sanation from the concomitant opportunistic pathogenic microflora.
Key words: recurrent vulvovaginal candidiasis, antimycotics, clotrimazole, natamycin, fluconazole, planning pregnancy.
For citation: Borovikov I.O., Kutsenko I.I., Gerasimenko E.E. Treatment of recurrent vulvovaginal candidiasis in women planning a pregnancy // RMJ. 2018. № 2(I). P. 13–18.
Borovikov I.O., Kutsenko I.I., Gerasimenko E.E.
Kuban State Medical University, Krasnodar
Aim: evaluation of treatment methods for recurrent vulvovaginal candidiasis (VVC) in patients planning pregnancy.
Patients and Methods: a comparative, open, randomized study of the results of treatment of 150 women with recurrent vulvovaginal candidiasis (RVVK) in which, after completing the course of the proposed therapy, fertilization took place within
6 months, followed by successful fetal bearing and childbirth: group I (n = 50) - intravaginal clotrimazole cream 2% application once a day for 6 days; II group (n = 50) - polyenic macrolide natamycin intravaginally at a dose of 100 mg once a day for
10 days; III group (n = 50) - orally fluconazole to reduce the recurrence rate of VVC 150 mg every 3 days (1st, 4th and 7th day). The direct microscopy method, measurement of the pH level of the vaginal environment and culture technique was used.
Results: it has been established that the intravaginal application of clotrimazole and fluconazole according to the clinical and microbiological efficacy of RVVK therapy is comparable and is 1.6 ± 0.2 times higher in clinical and 1.2 ± 0.15 times in microbiological efficacy than the intravaginal application of natamycin. The advantage of clotrimazole is a faster relief of candidiasis symptoms, a higher safety profile and microbiological sanation from the concomitant opportunistic pathogenic microflora.
Key words: recurrent vulvovaginal candidiasis, antimycotics, clotrimazole, natamycin, fluconazole, planning pregnancy.
For citation: Borovikov I.O., Kutsenko I.I., Gerasimenko E.E. Treatment of recurrent vulvovaginal candidiasis in women planning a pregnancy // RMJ. 2018. № 2(I). P. 13–18.
Представлены результаты исследования по оценке методов лечения рецидивирующего вульвовагинального кандидоза у пациенток, планирующих беременность. Установлено, что интравагинальное применение клотримазола и флуконазола по клинической и микробиологической эффективности успешнее, чем интравагинальное применение натамицина.
В сложившейся в настоящее время ситуации изменения структуры инфекционных болезней урогенитальной сферы все большее значение приобретают микроорганизмы, патогенные потенции которых ранее слабо учитывались здравоохранением [1, 2]. К таким заболеваниям относится вульвовагинальный кандидоз (ВВК), удельный вес которого среди урогенитальных инфекций у женщин составляет 20–70% [1–4] и продолжает расти [2, 4]. ВВК относится к наиболее распространенным заболеваниям мочеполового тракта у женщин репродуктивного возраста [1–5], приводящим к самым разнообразным поражениям урогенитального тракта [3, 5, 6]. В настоящее время по частоте распространения ВВК занимает 2-е место после бактериального вагиноза. От 15 до 40% инфекционных поражений вульвы и влагалища обусловлены грибковой инфекцией [5, 7]. Около 75% женщин переносят это заболевание по крайней мере один раз в течение жизни [7, 8]. От 40 до 50% женщин имеют рецидивы вульвовагинита, а у 5–8% заболевание переходит в хроническую форму [8]. Манифестная картина рецидивирующего вульвовагинального кандидоза (РВВК), многократноповторяющаяся в течение многих лет, с выраженными белями, зудом и жжением, дизурическими расстройствами, диспареунией приводит к бессоннице, невротическим состояниям, расстройству нормальных семейных отношений, ухудшению работоспособности женщины [3, 9]. В настоящее время данная инфекция принимает социальный характер, приводя к разводам, ослаблению семейного бюджета из-за высокой стоимости многих антимикотических препаратов, многократным пропускам работы по болезни [2, 3]. Особую опасность представляет заражение грибами рода Candida беременными, что нередко приводит к инфицированию плодных оболочек и плода [9, 10]. Заболевание сопровождается хроническим невынашиванием беременности, ранним отхождением околоплодных вод, внутриутробным кандидозом плода [1, 2, 9–11].
Целью лечения ВВК является эрадикация возбудителя. В большинстве случаев ВВК поддается терапии местными противогрибковыми средствами [7, 12]. К преимуществам местных средств относят их безопасность, высокие концентрации антимикотиков, создаваемые на поверхности слизистой оболочки, и меньшую вероятность развития устойчивости к ним [7, 13, 14]. Кроме того, многие антимикотики местного действия быстрее купируют симптомы, в основном за счет мазевой основы. Интравагинальное и пероральное применение препаратов одинаково эффективно (уровень доказательности ΙΙ, класс А) [7, 12, 15]. К тому же местные формы более безопасны, т. к. практически не оказывают системного действия и создают высокие концентрации активного вещества в месте применения [7, 12, 15]. Среди системных препаратов применяется флуконазол. При лечении ВВК, вызванного грибами Candida non-albicans, распространенность которого в последнее время неуклонно растет, применение флуконазола неэффективно [6, 7, 12]. Потому возрастает актуальность других групп антимикотиков.
Несмотря на появление в последнее время значительного количества противогрибковых препаратов различных групп, эффективное лечение кандидозов из-за быстрого развития резистентности и возможности повторного инфицирования остается проблематичным. Еще больше затрудняет выздоровление рецидивирующая форма заболева-ния [10, 13, 16–18]. Это связано с незнанием принципов направленного назначения антимикотических препаратов, подбор которых проводится в основном эмпирически, с отсутствием санации влагалища от оппортунистической инфекции, а также ограниченностью представлений о реакции местных иммунных механизмов слизистых мочеполовой системы на эти воздействия. Несмотря на разнообразие антимикотиков, эффективность лечения кандидозов из-за быстрого развития резистентности и повторного инфицирования недостаточна [3, 6, 19]. Возбудителем хронического РВВК в 85% случаев является смешанная кандидозная инфекция, устойчивая к широко используемым антимикотическим средствам. Потому использование антимикотических препаратов, оказывающих и антимикробное действие на сопутствующую микробную флору, имеет принципиальное значение. Примером такого препарата является производное имидазола – клотримазол, который оказывает в числе прочего и антимикробное действие в отношении грамположительных микроорганизмов и анаэробов [7, 15, 18]. Главный механизм действия клотримазола в отношении дрожжей основан на подавлении энзиматического превращения ланостерола в эргостерол (последний является эссенциальным компонентом клеточной мембраны гриба) [11, 16–17, 20]. Клотримазол проникает внутрь грибковой клетки и нарушает синтез эргостерина, входящего в состав клеточной мембраны грибов, что изменяет проницаемость мембраны и вызывает последующий лизис клетки, а в фунгицидных концентрациях взаимодействует с митохондриальными и пероксидазными ферментами, в результате чего происходит увеличение концентрации перекиси водорода до токсического уровня, что также способствует разрушению грибковых клеток. Основными преимуществами клотримазола перед иными антимикотиками являются: эффективное воздействие на патогенные формы грибов и сопутствующую бактериальную флору – грамположительную (Streptococcus spp., Staphylococcus spp.) и анаэробы (Bacteroides spp., Gardnerella vaginalis); подавление размножения бактерий семейства Corinebacteria и грамположительных кокков; трихомонадоцидное действие; минимальное количество противопоказаний к использованию и побочных эффектов; экономическая доступность препарата; отсутствие влияния на лактобактерии влагалища.
По данным открытого проспективного рандомизированного исследования по изучению эффективности и безопасности клотримазола у больных тяжелым ВВК, проведенного
Х. Zhou et al. [17], облегчение зуда, жжения, уменьшение выделений и эритемы в группе клотримазола достигалось значительно быстрее, чем в группе флуконазола. В группе клотримазола побочные эффекты имели преимущественно локальный и легкий характер. Большинство побочных эффектов в группе флуконазола были системными. Исследование показало, что у пациенток с тяжелым ВВК две дозы клотримазола в форме вагинальных таблеток 500 мг и перорального флуконазола 150 мг обеспечивают одинаковые показатели клинического и микологического излечения. Преимуществом клотримазола являлось более быстрое облегчение симптомов кандидоза и более высокий профиль безопасности, что обусловлено местным применением препарата.
Цель настоящей работы: оценка методов лечения РВВК у пациенток, планирующих беременность.
Материал и методы
Исследования проводились на кафедре акушерства, гинекологии и перинатологии Кубанского государственного медицинского университета Минздрава России и в женских консультациях Краснодара с февраля 2016 г. по октябрь 2017 г. Наблюдалось и было обследовано 150 женщин в возрасте от 17 до 34 лет (средний возраст 26,8±4,3 года) с РВВК, у которых после окончания курса предложенной терапии в течение 6 мес. произошло оплодотворение с последующим успешным вынашиванием плода и рождением ребенка. Всем женщинам согласно приказу № 572н от 12.11.2012 г. Минздрава России проведено клинико-лабораторное, общесоматическое, гинекологическое обследование, а также ультразвуковое исследование органов малого таза, по показаниям – мазки на онкоцитологию, кольпоскопия. Для исключения заболеваний, передающихся половым путем, выполнена полимеразная цепная реакция. Диагноз РВВК устанавливался на основании клинико-микробиологического обследования.Диагностику инфицированности различными видами Candida spp. проводили в четыре этапа.
Прямая микроскопия. Материалом для исследования служили соскобы со слизистой влагалища, вульвы
и цервикального канала. Из полученного материала готовились мазки для прямой микроскопии, бактериологический посев на флору с определением чувствительности к антибиотикам. Для микроскопии использовались неокрашенные и окрашенные по Граму мазки.
Культуральный метод. Соскоб со слизистой влагалища в транспортной среде Mycoline (BioMerieux, Франция) транспортировался в лабораторию.
Окончательная идентификация проводилась в автоматизированной системе API 20 C Aux (BioMerieux, Франция).
Определение чувствительности Candida spp. к антимикотикам на стрип-тесте Etest (AB Biodisk, Франция) с использованием агара RPMI с буфером MOPS и набора Fungitest (Sanofi Pasteur, Франция). Чувствительность к системным антимикотикам определяли согласно критериям NCCLS.
Методом случайной выборки все 150 пациенток были разделены на три репрезентативные группы с различным способом терапии РВВК:
I группа (n=50) – интравагинальная терапия клотримазолом (Клотримазол крем 2%), аппликации 1 р./сут в течение 6 дней (перед сном в положении лежа на спине, со слегка согнутыми ногами препарат (около 5 г) аппликатором вводился во влагалище);
II группа (n=50) – интравагинальная терапия полиеновым макролидом натамицин в дозе 100 мг 1 р./сут в течение 10 дней;
III группа (n=50) – пероральная терапия флуконазолом для снижения частоты рецидивов ВВК 150 мг каждые 3 дня (в 1-й, 4-й и 7-й день).
О клинической эффективности лечения судили по динамике: симптомов заболевания; лабораторных показателей; состояния микробиоценоза влагалища; количества рецидивов заболевания в течение года. Улучшение определяли как значительное (на ≥50%) уменьшение тяжести исходных симптомов. При отсутствии клинического излечения или улучшения лечение считали неэффективным. Оценка клинических проявлений проводилась до начала терапии, через 14, 30, 60 и 90 дней после окончания терапии. Микологическое излечение определяли по отрицательным результатам культурального исследования (отсутствие мицелия или собственно клеток дрожжевых грибов рода Candida).
Ввиду того что группы по всем исследованным параметрам были однородными, нами без определения достоверной массовой доли каждого исследуемого признака для суждения о клиническом состоянии больной была предложена интегральная субъективно-объективная балльная оценка (0 баллов – отсутствие симптома, 1 балл – средняя степень выраженности симптома, 2 балла – выраженная симптоматика). Это позволяет в динамике оценивать как интенсивность каждого симптома, так и суммарную интегральную балльную оценку клинической картины. Если балльная оценка каждого из мониторируемых объективных и субъективных показателей, отражающих в динамике тот или иной симптом или синдром заболевания, позволяет оценить ведущие проявления, то сумма балльной оценки субъективной и объективной симптоматики является интегральным показателем интенсивности клинических проявлений болезни, и ее исследование в динамике мониторинга позволяет отразить действительную клиническую эффективность терапии как индивидуально, так и в среднем по группе.
Во время беременности оценивались наличие симптомов ВВК, признаков внутриутробной инфекции (ультразвуковые маркеры, постгравидарная инфекция у плода), течение родов (аномалии родовой деятельности, преждевременное отхождение околоплодных вод, наличие гипоксии плода, исход родов).
Статистическая обработка полученных результатов проводилась методом вариационной статистики с определением непараметрических критериев χ2 и Фишера с поправкой Йетса по качественным признакам и критерия Манна–Уитни и Стьюдента для количественных признаков. Использовались пакеты прикладных программ Statistica 7.0 и SPSS 16.0 for Windows. Различия между исследуемыми группами считали достоверными при p<0,05.
Результаты исследования
В клинической картине РВВК превалировали патологические выделения из половых путей, субъективные – зуд, жжение, диспареуния, сухость влагалища, вплоть до образования трещин и эрозий. При объективном исследовании отмечались изменения слизистых, характерные для кандидозного вульвовагинита (отечность, инфильтрация тканей с очагами атрофии, рыхлый белый налет, выделения творожистого или молочного вида и др.). В мазках из влагалища и цервикального канала обнаруживался мицелий или собственно клетки дрожжевых грибов. У всех больных выявлены те или иные психосоматические расстройства, повлекшие за собой ухудшение качества жизни.При микробиологическом исследовании выявлено, что наиболее частым этиологическим фактором является C. albicans (самостоятельно и в ассоциациях в 71,3%). Штаммы non-albicans включали C. glabrata (14,0%), С. parapsilosis (5,3%), C. tropicalis (6,6%) и C. krusei (1,3%). То есть всего самостоятельно и в ассоциациях с C. albicans и non-albicans штаммы встречались в 27,2% случаев. Показатели pH-метрии вагинального отделяемого отмечались в пределах 3,5–6,0 (в среднем 4,7±0,01). По исходным клинико-демографическим характеристикам исследуемые группы статистически не различались. Характеристика пациенток дана в таблице 1.
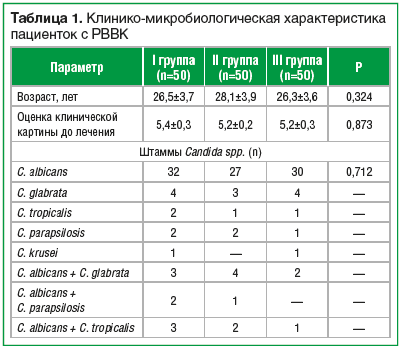
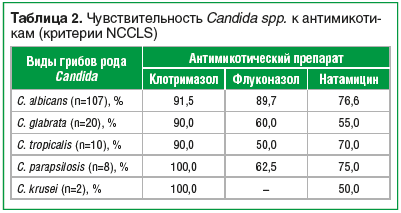
В соответствии с критериями NCCLS выделенные штаммы C. albicans оказались наиболее чувствительными к клотримазолу и флуконазолу (91,5 и 89,7% штаммов соответственно). Чувствительность C. albicans к натамицину составила 76,6%. C. glabrata, C. tropicalis, C. parapsilosis и C. krusei проявили себя более устойчиво к современным антимикотикам, но, учитывая их малую выборку, результаты считаются нерепрезентативными (табл. 2).
В ходе исследования проведен сравнительный анализ клинико-микробиологической эффективности терапии РВВК в течение года. Пять пациенток (2 во II и III группах и 1 в I группе) досрочно завершили исследование из-за нежелания продолжать лечение. Семь женщин (4 из III группы и 3 из II группы) прекратили терапию вследствие побочных эффектов. Четыре пациентки (2 из I группы и по одной из II и III групп) не явились на контрольное обследование. Таким образом, в окончательном исследовании в I группе осталось 47 женщин, во II группе – 44 и в III группе – 42.
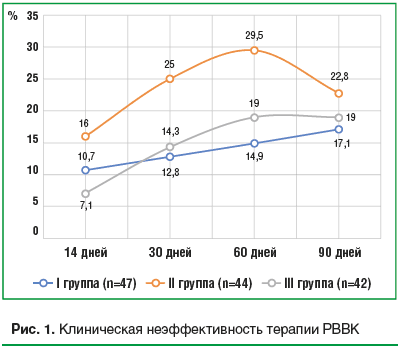
Клиническая эффективность. Частота клинического излечения при обследовании через 14 дней от начала терапии в исследуемых группах составила 87,2% в I группе (интравагинальное введение клотримазола), 79,5% во II группе (интравагинальное введение натамицина) и 90,5% в III группе (пероральное применение флуконазола). Улучшение в I–III группах отметили соответственно 2,1, 4,5 и 2,4% пациенток. То есть неэффективность лечения составила 10,7, 16,0 и 7,1%. Через 30 дней полное отсутствие симптоматики ВВК (излечение) зафиксировали 83,0% женщин в I группе, 72,7% – в II группе и 80,9% – в III группе. При этом частота рецидивов ВВК (неэффективность терапии) на данном сроке мониторинга составила в I–III группах 12,8, 25,0 и 14,3% соответственно. Через 60 и 90 дней наблюдения сохранилась такая же тенденция: в I группе рецидивов ВВК выявлено 14,9 и 17,1% соответственно, во II группе – 29,5 и 22,8%, в III группе – 19,0% (рис. 1).
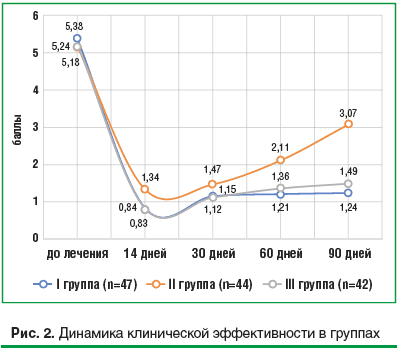
При интерпретации интегральной суммарной балльной субъективно-объективной оценки клинической картины выявлено, что на 14-е сутки мониторинга во всех группах отмечено достоверное (р<0,001) снижение суммы баллов, что свидетельствует о правильности выбора антимикотика. Но если в I группе, в которой получали местную антимикотическую терапию клотримазолом, данный показатель снизился в 6,4 раза, в III группе получавших пероральную терапию флуконазолом – в 6,2 раза, то во II группе (локальное применение натамицина) оценка снизилась в 3,9 раза. То есть, даже не имея данных микробиологического исследования, можно сделать заключение о более высокой эффективности интравагинальных препаратов, особенно в отношении патологических процессов, сопровождающихся воспалением и повреждением ткани (вульвовагинит, трещины, язвы влагалища и наружных половых органов) (рис. 2).
В течение 90 дней динамического наблюдения за состоянием паци
енток исследуемых групп выявлено значительное возрастание (до 3,07±0,22 балла, т. е. в 2,3 раза) как объективных, так и субъективных клинических признаков ВВК у больных II группы. Увеличение интенсивности проявлений РВВК выражалось в основном в увеличении зуда и жжения в области половых органов (в 1,8 раза; р<0,05) и количества патологических выделений (в 1,5 раза; р<0,05). Объективная симптоматика кандидозного вульвовагинита возросла в этой группе за 2 мес. наблюдения в 1,6 раза (р<0,05). В I и III группах на данных сроках мониторинга, количественная оценка симптоматики ВВК хотя и увеличилась, но это увеличение не было столь значительным (до 1,24±0,13 баллов в I группе и до 1,49±0,27 баллов в III группе – в 1,5 и 1,8 раза выше по сравнению с первыми 14 днями наблюдения; р>0,05).
Микробиологическая эффективность. Частота микологического излечения через 14 дней составила 89,4% в I группе (клотримазол), 81,8% – во II группе (натамицин) и 80,9% в III группе (флуконазол). Через 30 дней – 72,3, 63,6 и 66,7% соответственно. При последнем микробиологическом исследовании (90 дней) микологическое излечение зафиксировано у 69,5% пациенток I группы, 43,1% – II группы и 59,5% – III группы (рис. 3). Медиана микробиологической эффективности в I группе составила 74,3±5,9, во II группе – 59,0±4,3, в III группе – 66,7±5,2.
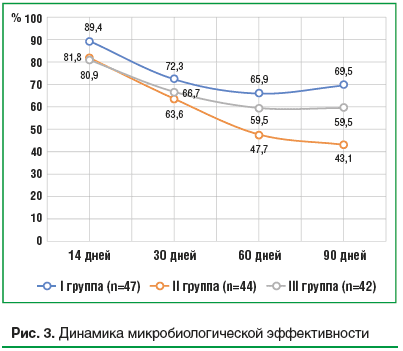
При оценке микробиологической эффективности штаммов грибов non-albicans рода Candida микробиологическая санация, оцененная через 14 и 30 дней, в I группе наблюдалась у 13 пациенток из 17 (76,4%) (устойчивыми к терапии остались 3 штамма C. glabrata (2 в сочетании с C. albicans), и 1 – C. parapsilosis), во II группе – 30,8% (из 13 штаммов устойчивыми к терапии натамицином оказались 9 штаммов: 4 – C. glabrata (из них 2 в сочетании с C. albicans), 2 – C. parapsilosis (1 в сочетании с C. albicans), 2 – C. tropicalis), в III группе – 40,0% (из 10 штаммов устойчивыми к терапии флуконазолом оказались 6 штаммов: 3 – C. glabrata (из них 1 в сочетании с C. albicans), 1 – C. parapsilosis, 2 – C. tropicalis (1 в сочетании с C. albicans)). При дальнейшем наблюдении соотношение грибов non-albicans с другими штаммами существенно не изменилось.
Следует отметить, что вероятнее всего выявленные рецидивы были истинными, т. к. при этом обнаруживались те же виды Candida, что и в исходном состоянии. Но делать достоверные выводы по данному постулату нельзя, во-первых, из-за немногочисленности выборки (133 пациентки) и, во-вторых, из-за превалирования в регионе исследования грибов вида C. albicans.
До начала терапии нормальная вагинальная микрофлора оценивалась по шкале Nugent (рис. 4). Признакам бактериального вагиноза (7–10 баллов по Nugent) соответствовало 35,3±1,4% (р<0,05) пациенток с РВВК. Таким образом, вагинальный дисбиоз является одним из основных факторов затяжного рецидивирующего течения кандидозной инфекции.
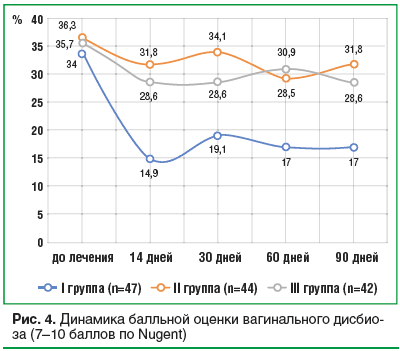
В ходе проведения антимикотической терапии через
14 дней показатель дисбиоза в I группе составил 14,9%, во II и III группах он практически не изменился – 31,8 и 28,6% соответственно, при последующих исследованиях балльная оценка статистически не менялась. При этом количество лактобацилл в группах оставалось на одном уровне.
Беременность и роды. В наше исследование были включены только те пациентки, у которых в течение 6 мес. после лечения РВВК наступила беременность. Нами проведено динамическое наблюдение за всеми пациентками, прошедшими предложенную преконцепционную подготовку. Выявлено, что во II группе во время беременности обострения ВВК наблюдались у 84,1% женщин, в III группе – у 64,3% и в I группе – у 55,3%.
Наличие УЗ-маркеров внутриутробной инфекции выявлено у 17,0% беременных I группы, у 38,6% – II группы и у 40,5% – III группы. Осложненные роды с преждевременным излитием околоплодных вод, аномалиями родовой деятельности в I группе зарегистрированы в 23,4% случаев, во II группе – в 31,8%, в III группе – в 28,6%. Наличие признаков внутриутробной инфекции было отмечено у 14,9% новорожденных в I группе, у 20,4% – во II группе и у 19,0% – в III группе.
Вывод
Таким образом, в результате проведенного исследования выявлено, что у женщин с РВВК интравагинальное введение клотримазола (2% крема) и пероральное введение флуконазола обеспечивает практически одинаковые показатели клинического и микологического излечения (за исключением штаммов грибов non-albicans рода Candida, относительно которых клиническая и микробиологическая эффективность клотримазола в 1,6±0,2 раза и в 1,2±0,15 раза соответственно выше, чем аналогичная эффективность натамицина). При этом преимущество клотримазола выражается в более быстром облегчении симптомов кандидоза, более высоком профиле безопасности (благодаря местному применению снижается вероятность развития системных побочных эффектов) и влиянии на сопутствующую патогенную микрофлору, которая несет угрозу рецидивов ВВК и внутриутробного инфицирования во время беременности. При этом увеличение количества штаммов грибов non-albicans рода Candida ведет к потере эффективности терапии флуконазолом из-за резистентности их к данному антимикотику.
Литература
1. Прилепская В.Н., Байрамова Г.Р. Вульвовагинальный кандидоз. Клиника, диагностика, принципы терапии. М.: ГЭОТАР-Медиа, 2010. 80 с. [Prilepskaya V.N., Bajramova G.R. Vul’vovaginal’nyj kandidoz. Klinika, diagnostika, principy terapii. M.: GEHOTAR-Media, 2010. 80 s. (in Russian)].
2. Радзинский В.Е., Ордиянц И.М. Вульвовагинальный кандидоз. Новые подходы к лечению // Вопросы гинекологии, акушерства и перинатологии. 2015. Т.4. №4 [Radzinskij V.E., Ordiyanc I.M. Vul’vovaginal’nyj kandidoz. Novye podhody k lecheniyu // Voprosy ginekologii, akusherstva i perinatologii. 2015. T.4. №4 (in Russian)].
3. Серов В.Н., Тютюнник В.Л. Вульвовагинальный кандидоз: особенности течения и принципы лечения // Фарматека. 2015. № 15(110). С. 38–43 [Serov V.N., Tyutyunnik V.L. Vul’vovaginal’nyj kandidoz: osobennosti techeniya i principy lecheniya // Farmateka. 2015. № 15(110). S. 38–43 (in Russian)].
4. Bodey G. Candidiasis: Pathogenesis, Diagnosis, and Treatment. New York: Raven Press. 2013.
5. Антоньев А.А., Бульвахтер А.А., Глазкова Л.К. Кандидоз кожи и слизистых оболочек. М.: Медицина. 2009 [Anton’ev A.A., Bul’vahter A.A., Glazkova L.K. Kandidoz kozhi i slizistyh obolochek. M.: Medicina. 2009 (in Russian)].
6. Байрамова Г.Р. Вульвовагинальный кандидоз. Рациональная фармакотерапия // Гинекология. Экстравыпуск. 2016. С. 7–10 [Bajramova G.R. Vul’vovaginal’nyj kandidoz. Racional’naya farmakoterapiya // Ginekologiya. EHkstravypusk. 2016. S. 7–10 (in Russian)].
7. Пестрикова Т.Ю., Юрасова Е.А., Котельникова А.В. Вульвовагинальный кандидоз: современный взгляд на проблему // РМЖ. Акушерство и гинекология. 2017. №26. С. 1965–1970 [Pestrikova T.Yu., Yurasova E.A., Kotel’nikova A.V. Vul’vovaginal’nyj kandidoz: sovremennyj vzglyad na problemu // RMZh. Akusherstvo i ginekologiya. 2017. №26. S. 1965–1970 (in Russian)].
8. Радзинский В.Е., Ордиянц И.М. Профилактика послеродовых инфекций у беременных с кандидозным вагинитом // Гинекология. 2006. № 4. С. 51–53 [Radzinskij V.E., Ordiyanc I.M. Profilaktika poslerodovyh infekcij u beremennyh s kandidoznym vaginitom // Ginekologiya. 2006. № 4. S. 51–53 (in Russian)].
9. Серов В.Н. Проблемы вульвовагинального кандидоза в гинекологической практике // РМЖ. 2014. № 6. С. 418–422 [Serov V.N. Problemy vul’vovaginal’nogo kandidoza v ginekologicheskoj praktike // RMZH. 2014. № 6. S. 418–422 (in Russian)].
10. Alteras I., Arieli J. The incidence of Candida albicans in the last day of pregnancy and the first days of newborn // Mycopathologia. 2010. P. 85–87.
11. Манухин И.Б., Захарова Т.П., Фириченко С.В. Диагностика и лечение урогенитальных инфекций в акушерстве и гинекологии: Учебное пособие для врачей. М., 2013. 96 с. [Manuhin I.B., Zaharova T.P., Firichenko S.V. Diagnostika i lechenie urogenital’nyh infekcij v akusherstve i ginekologii: Uchebnoe posobie dlja vrachej. M., 2013. 96 s. (in Russian)].
12. Малова И.О., Петрунин Д.Д. Натамицин – противогрибковое средство класса полиеновых макролидов с необычными свойствами // Вестник дерматологии и венерологи. 2015. №3. С. 161–184 [Malova I.O., Petrunin D.D. Natamicin – protivogribkovoe sredstvo klassa polienovyh makrolidov s neobychnymi svojstvami // Vestnik dermatologii i venerologi. 2015. №3. S. 161–184 (in Russia)].
13. Прилепская В.Н., Анкирская А.С., Байрамова Г.Р., Муравьева В.В. Вагинальный кандидоз. М., 2013 [Prilepskaya V.N., Ankirskaya A.S., Bajramova G.R., Murav’eva V.V. Vaginal’nyj kandidoz. M., 2013. (in Russian)].
14. Сергеев А.Ю., Иванов О.Л., Караулов А.В. и др. Вагинальный кандидоз: этиология, эпидемиология, патогенез // Иммунопатология, аллергология и инфектология. 2010. №2. С. 99–106 [Sergeev A.Ju., Ivanov O.L., Karaulov A.V. i dr. Vaginal’nyj kandidoz: jetiologija, jepidemiologija, patogenez // Immunopatologija, allergologija i infektologija. 2010. №2. S. 99–106 (in Russian)].
15. Eckert L., Hawes S., Stevens C. Vulvovaginal candidiasis: clinical manifestation, risk factors, management algorithm // Obstetr. Ginecol. 2013. P. 757–765.
16. Прилепская В.Н., Байрамова Г.Р. Вульвовагинальный кандидоз – современные пути решения проблемы // Трудный пациент – 2016. №9(4). С. 33–37 [Prilepskaja V.N., Bajramova G.R. Vul’vovaginal’nyj kandidoz – sovremennye puti reshenija problemy // Trudnyj pacient – 2016. №9(4). S. 33–37 (in Russian)].
17. Zhou X., Li T., Fan S. The efficacy and safety of clotrimazole vaginal tablet vs. oral fluconazole in treating severe vulvovaginal candidiasis // Mycoses. 2016. P. 13–19.
18. Кубась В.Г. Этиология, патогенез и лабораторная диагностика кандидоза: Методические рекомендации. 2006. [Kubas’ V.G. Jetiologija, patogenez i laboratornaja diagnostika kandidoza: Metodicheskie rekomendacii. 2006. (in Russian)].
19. Nyirjesy P., Seeney S., Groby M. Chronic fungal vaginitis: the value of cultures // Am. J. Obstetr. Gynecol. 2015. № 173 (3 Pt. 1). Р. 820–823.
20. Хамаганова И.В. Местная терапия вульвовагинального кандидоза // Акушерство и гинекология. 2012. № 4(2). С. 123–125 [Hamaganova I.V. Mestnaya terapiya vul’vovaginal’nogo kandidoza // Akusherstvo i ginekologiya. 2012. № 4(2). S. 123–125 (in Russian)]
2. Радзинский В.Е., Ордиянц И.М. Вульвовагинальный кандидоз. Новые подходы к лечению // Вопросы гинекологии, акушерства и перинатологии. 2015. Т.4. №4 [Radzinskij V.E., Ordiyanc I.M. Vul’vovaginal’nyj kandidoz. Novye podhody k lecheniyu // Voprosy ginekologii, akusherstva i perinatologii. 2015. T.4. №4 (in Russian)].
3. Серов В.Н., Тютюнник В.Л. Вульвовагинальный кандидоз: особенности течения и принципы лечения // Фарматека. 2015. № 15(110). С. 38–43 [Serov V.N., Tyutyunnik V.L. Vul’vovaginal’nyj kandidoz: osobennosti techeniya i principy lecheniya // Farmateka. 2015. № 15(110). S. 38–43 (in Russian)].
4. Bodey G. Candidiasis: Pathogenesis, Diagnosis, and Treatment. New York: Raven Press. 2013.
5. Антоньев А.А., Бульвахтер А.А., Глазкова Л.К. Кандидоз кожи и слизистых оболочек. М.: Медицина. 2009 [Anton’ev A.A., Bul’vahter A.A., Glazkova L.K. Kandidoz kozhi i slizistyh obolochek. M.: Medicina. 2009 (in Russian)].
6. Байрамова Г.Р. Вульвовагинальный кандидоз. Рациональная фармакотерапия // Гинекология. Экстравыпуск. 2016. С. 7–10 [Bajramova G.R. Vul’vovaginal’nyj kandidoz. Racional’naya farmakoterapiya // Ginekologiya. EHkstravypusk. 2016. S. 7–10 (in Russian)].
7. Пестрикова Т.Ю., Юрасова Е.А., Котельникова А.В. Вульвовагинальный кандидоз: современный взгляд на проблему // РМЖ. Акушерство и гинекология. 2017. №26. С. 1965–1970 [Pestrikova T.Yu., Yurasova E.A., Kotel’nikova A.V. Vul’vovaginal’nyj kandidoz: sovremennyj vzglyad na problemu // RMZh. Akusherstvo i ginekologiya. 2017. №26. S. 1965–1970 (in Russian)].
8. Радзинский В.Е., Ордиянц И.М. Профилактика послеродовых инфекций у беременных с кандидозным вагинитом // Гинекология. 2006. № 4. С. 51–53 [Radzinskij V.E., Ordiyanc I.M. Profilaktika poslerodovyh infekcij u beremennyh s kandidoznym vaginitom // Ginekologiya. 2006. № 4. S. 51–53 (in Russian)].
9. Серов В.Н. Проблемы вульвовагинального кандидоза в гинекологической практике // РМЖ. 2014. № 6. С. 418–422 [Serov V.N. Problemy vul’vovaginal’nogo kandidoza v ginekologicheskoj praktike // RMZH. 2014. № 6. S. 418–422 (in Russian)].
10. Alteras I., Arieli J. The incidence of Candida albicans in the last day of pregnancy and the first days of newborn // Mycopathologia. 2010. P. 85–87.
11. Манухин И.Б., Захарова Т.П., Фириченко С.В. Диагностика и лечение урогенитальных инфекций в акушерстве и гинекологии: Учебное пособие для врачей. М., 2013. 96 с. [Manuhin I.B., Zaharova T.P., Firichenko S.V. Diagnostika i lechenie urogenital’nyh infekcij v akusherstve i ginekologii: Uchebnoe posobie dlja vrachej. M., 2013. 96 s. (in Russian)].
12. Малова И.О., Петрунин Д.Д. Натамицин – противогрибковое средство класса полиеновых макролидов с необычными свойствами // Вестник дерматологии и венерологи. 2015. №3. С. 161–184 [Malova I.O., Petrunin D.D. Natamicin – protivogribkovoe sredstvo klassa polienovyh makrolidov s neobychnymi svojstvami // Vestnik dermatologii i venerologi. 2015. №3. S. 161–184 (in Russia)].
13. Прилепская В.Н., Анкирская А.С., Байрамова Г.Р., Муравьева В.В. Вагинальный кандидоз. М., 2013 [Prilepskaya V.N., Ankirskaya A.S., Bajramova G.R., Murav’eva V.V. Vaginal’nyj kandidoz. M., 2013. (in Russian)].
14. Сергеев А.Ю., Иванов О.Л., Караулов А.В. и др. Вагинальный кандидоз: этиология, эпидемиология, патогенез // Иммунопатология, аллергология и инфектология. 2010. №2. С. 99–106 [Sergeev A.Ju., Ivanov O.L., Karaulov A.V. i dr. Vaginal’nyj kandidoz: jetiologija, jepidemiologija, patogenez // Immunopatologija, allergologija i infektologija. 2010. №2. S. 99–106 (in Russian)].
15. Eckert L., Hawes S., Stevens C. Vulvovaginal candidiasis: clinical manifestation, risk factors, management algorithm // Obstetr. Ginecol. 2013. P. 757–765.
16. Прилепская В.Н., Байрамова Г.Р. Вульвовагинальный кандидоз – современные пути решения проблемы // Трудный пациент – 2016. №9(4). С. 33–37 [Prilepskaja V.N., Bajramova G.R. Vul’vovaginal’nyj kandidoz – sovremennye puti reshenija problemy // Trudnyj pacient – 2016. №9(4). S. 33–37 (in Russian)].
17. Zhou X., Li T., Fan S. The efficacy and safety of clotrimazole vaginal tablet vs. oral fluconazole in treating severe vulvovaginal candidiasis // Mycoses. 2016. P. 13–19.
18. Кубась В.Г. Этиология, патогенез и лабораторная диагностика кандидоза: Методические рекомендации. 2006. [Kubas’ V.G. Jetiologija, patogenez i laboratornaja diagnostika kandidoza: Metodicheskie rekomendacii. 2006. (in Russian)].
19. Nyirjesy P., Seeney S., Groby M. Chronic fungal vaginitis: the value of cultures // Am. J. Obstetr. Gynecol. 2015. № 173 (3 Pt. 1). Р. 820–823.
20. Хамаганова И.В. Местная терапия вульвовагинального кандидоза // Акушерство и гинекология. 2012. № 4(2). С. 123–125 [Hamaganova I.V. Mestnaya terapiya vul’vovaginal’nogo kandidoza // Akusherstvo i ginekologiya. 2012. № 4(2). S. 123–125 (in Russian)]

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Предыдущая статья
Следующая статья
