Особенности побочных эффектов глюкокортикоидов в сравнении с проявлениями эндогенного гиперкортицизма
РМЖ. №1(I) от 27.02.2018 стр. 12-16
Рубрика:
Эндокринология
Цель исследования: анализ побочных эффектов глюкокортикоидов (ГК) и сопоставление их с проявлениями эндогенного гиперкортицизма (ЭГ).
Материал и методы: в исследовании приняли участие пациенты с ЭГ (75 человек) – группа 1; больные, получающие ГК системного действия: метилпреднизолон (МП) и преднизолон (44 человека), – группа 2; больные, получающие ГК местного действия: будесонид и бетаметазон (43 человека), – группа 3.
Результаты и обсуждение: проявления гиперкортицизма чаще наблюдались в группе с ЭГ, чем на фоне терапии ГК (р<0,05). Среди специфических проявлений гиперкортицизма наиболее часто наблюдался матронизм (у больных с ЭГ – в 88% случаев, на фоне приема системных ГК – в 34,1%, а у больных, получающих местные ГК, симптом отсутствовал). Проксимальная миопатия и склонность к легкому образованию гематом чаще наблюдались у пациентов с ЭГ по сравнению с группой пациентов, получающих ГК (в 60% и 50,7% случаев соответственно). Стрии наблюдались у больных с ЭГ и на фоне приема больших доз преднизолона. На фоне курса терапии МП, который по длительности был сопоставим с курсом терапии преднизолоном (1 мес.), однако медиана дозы при перерасчете на преднизолон была значительно меньше (30 мг), стрии не развивались. Также стрий не наблюдалось при терапии ГК местного действия. Уже спустя 1 мес. приема МП отмечались увеличение частоты гипокалиемии и дислипидемии, а также развитие ранних нарушений углеводного обмена, которые отсутствовали до приема ГК. Частота артериальной гипертензии при ЭГ была выше, чем на фоне приема ГК. Частота нарушений плотности костной ткани в группе с ЭГ (с глюкокортикостеромой) и на фоне терапии МП не отличалась (р>0,05). Однако у больных с ЭГ присутствовали малотравматичные переломы (ребер, позвоночника).
Выводы: клинические и лабораторные проявления гиперкортицизма чаще наблюдались при ЭГ, чем при терапии различными формами ГК. Однако нежелательные явления развивались спустя 1 мес. приема небольших доз системных ГК (гипокалиемия, дислипидемия и др.).
Ключевые слова: глюкокортикоиды, эндогенный гиперкортицизм, матронизм, стрии, прибавка в весе, гипокалиемия, синдром Иценко – Кушинга.
Для цитирования: Древаль А.В., Будул Н.А., Комердус И.В., Бритвин Т.А., Глазков А.А. Особенности побочных эффектов глюкокортикоидов в сравнении с проявлениями эндогенного гиперкортицизма. РМЖ. Медицинское обозрение. 2018;26(1(I)):12-16.
Материал и методы: в исследовании приняли участие пациенты с ЭГ (75 человек) – группа 1; больные, получающие ГК системного действия: метилпреднизолон (МП) и преднизолон (44 человека), – группа 2; больные, получающие ГК местного действия: будесонид и бетаметазон (43 человека), – группа 3.
Результаты и обсуждение: проявления гиперкортицизма чаще наблюдались в группе с ЭГ, чем на фоне терапии ГК (р<0,05). Среди специфических проявлений гиперкортицизма наиболее часто наблюдался матронизм (у больных с ЭГ – в 88% случаев, на фоне приема системных ГК – в 34,1%, а у больных, получающих местные ГК, симптом отсутствовал). Проксимальная миопатия и склонность к легкому образованию гематом чаще наблюдались у пациентов с ЭГ по сравнению с группой пациентов, получающих ГК (в 60% и 50,7% случаев соответственно). Стрии наблюдались у больных с ЭГ и на фоне приема больших доз преднизолона. На фоне курса терапии МП, который по длительности был сопоставим с курсом терапии преднизолоном (1 мес.), однако медиана дозы при перерасчете на преднизолон была значительно меньше (30 мг), стрии не развивались. Также стрий не наблюдалось при терапии ГК местного действия. Уже спустя 1 мес. приема МП отмечались увеличение частоты гипокалиемии и дислипидемии, а также развитие ранних нарушений углеводного обмена, которые отсутствовали до приема ГК. Частота артериальной гипертензии при ЭГ была выше, чем на фоне приема ГК. Частота нарушений плотности костной ткани в группе с ЭГ (с глюкокортикостеромой) и на фоне терапии МП не отличалась (р>0,05). Однако у больных с ЭГ присутствовали малотравматичные переломы (ребер, позвоночника).
Выводы: клинические и лабораторные проявления гиперкортицизма чаще наблюдались при ЭГ, чем при терапии различными формами ГК. Однако нежелательные явления развивались спустя 1 мес. приема небольших доз системных ГК (гипокалиемия, дислипидемия и др.).
Ключевые слова: глюкокортикоиды, эндогенный гиперкортицизм, матронизм, стрии, прибавка в весе, гипокалиемия, синдром Иценко – Кушинга.
Для цитирования: Древаль А.В., Будул Н.А., Комердус И.В., Бритвин Т.А., Глазков А.А. Особенности побочных эффектов глюкокортикоидов в сравнении с проявлениями эндогенного гиперкортицизма. РМЖ. Медицинское обозрение. 2018;26(1(I)):12-16.
Features of the side effects of glucocorticoids in comparison with manifestations of endogenous hypercorticism
A.V. Dreval, N.A. Budul, I.V. Komerdus, T.A. Britvin, A.A. Glazkov
Moscow Regional Research and Clinical Institute named after M.F. Vladimirskiy
Aim: the aim of the study was to analyze the side effects of glucocorticoids (GC) and compare them with manifestations of endogenous hypercorticism (EH).
Patients and Methods: the study included patients with EH (75 people) - group 1; patients receiving systemic glucocorticoids (GC) receiving methylprednisolone and prednisolone (44 people) - group 2; patients receiving topical GC receiving budesonide and betamethasone (43 patients) - group 3.
Results and discussion: manifestations of hypercorticism were more frequently observed in the EH group than during GC therapy (p <0,05). Among specific manifestations of hypercorticism, matronism was the most frequently observed symptom (in 88% of EH patients, in 34,1% of patients receiving systemic GC, in patients receiving topical GC this symptom was not observed). Proximal myopathy and a tendency to easy formation of hematomas was more frequent in EH patients than in the group of patients receiving GC (in 60% and 50,7% of cases, respectively). Striae were observed in EH patients and in patients receiving large doses of prednisolone. During the course of MP therapy, which was comparable in duration to the course of prednisolone therapy (1 month), however, the median dose when recalculated to prednisolone was significantly lower (30 mg), striae did not develop. Also, striae were not observed during topical GC therapy. After a month of receiving methylprednisolone, there was an increase in the incidence of hypokalemia and dyslipidemia, as well as the development of early disorders of carbohydrate metabolism, which were absent before the administration of GC. The frequency of arterial hypertension with EH was higher than that of GC. The frequency of bone density disorders in the EH group (with glucocorticosteroma) and during methylprednisolone therapy did not differ (p> 0,05). However, in EH patients low-trauma fractures (ribs, spine) were observed.
Conclusions: clinical and laboratory manifestations of hypercorticism were more often observed in EH patients than during the therapy with various forms of GC. However, adverse effects developed after a month of receiving small doses of systemic GK (hypokalemia, dyslipidemia, etc.).
Key words: glucocorticoids, endogenous hypercorticism, matronism, striae, weight gain, hypokalemia, Itsenko-Cushing’s syndrome.
For citation: Dreval A.V., Budul N.A., Komerdus I.V. et al. Features of the side effects of glucocorticoids in comparison with manifestations of endogenous hypercorticism // RMJ. 2018. № 1 (I). P. 12–16.
A.V. Dreval, N.A. Budul, I.V. Komerdus, T.A. Britvin, A.A. Glazkov
Moscow Regional Research and Clinical Institute named after M.F. Vladimirskiy
Aim: the aim of the study was to analyze the side effects of glucocorticoids (GC) and compare them with manifestations of endogenous hypercorticism (EH).
Patients and Methods: the study included patients with EH (75 people) - group 1; patients receiving systemic glucocorticoids (GC) receiving methylprednisolone and prednisolone (44 people) - group 2; patients receiving topical GC receiving budesonide and betamethasone (43 patients) - group 3.
Results and discussion: manifestations of hypercorticism were more frequently observed in the EH group than during GC therapy (p <0,05). Among specific manifestations of hypercorticism, matronism was the most frequently observed symptom (in 88% of EH patients, in 34,1% of patients receiving systemic GC, in patients receiving topical GC this symptom was not observed). Proximal myopathy and a tendency to easy formation of hematomas was more frequent in EH patients than in the group of patients receiving GC (in 60% and 50,7% of cases, respectively). Striae were observed in EH patients and in patients receiving large doses of prednisolone. During the course of MP therapy, which was comparable in duration to the course of prednisolone therapy (1 month), however, the median dose when recalculated to prednisolone was significantly lower (30 mg), striae did not develop. Also, striae were not observed during topical GC therapy. After a month of receiving methylprednisolone, there was an increase in the incidence of hypokalemia and dyslipidemia, as well as the development of early disorders of carbohydrate metabolism, which were absent before the administration of GC. The frequency of arterial hypertension with EH was higher than that of GC. The frequency of bone density disorders in the EH group (with glucocorticosteroma) and during methylprednisolone therapy did not differ (p> 0,05). However, in EH patients low-trauma fractures (ribs, spine) were observed.
Conclusions: clinical and laboratory manifestations of hypercorticism were more often observed in EH patients than during the therapy with various forms of GC. However, adverse effects developed after a month of receiving small doses of systemic GK (hypokalemia, dyslipidemia, etc.).
Key words: glucocorticoids, endogenous hypercorticism, matronism, striae, weight gain, hypokalemia, Itsenko-Cushing’s syndrome.
For citation: Dreval A.V., Budul N.A., Komerdus I.V. et al. Features of the side effects of glucocorticoids in comparison with manifestations of endogenous hypercorticism // RMJ. 2018. № 1 (I). P. 12–16.
В статье представлены результаты исследования особенностей побочных эффектов глюкокортикоидов в сравнении с проявлениями эндогенного гиперкортицизма. Показано, что проявления гиперкортицизма чаще наблюдались при эндогенной форме, чем при терапии различными формами глюкокортикоидов.
Введение
Глюкокортикоид-содержащие препараты (ГК), являясь синтетическими аналогами эндогенных глюкокортикоидов и обладая широким спектром действия (противовоспалительным, иммуносупрессивным, антиаллергическим и рядом других), широко используются в терапевтической практике [1, 2]. Данная группа препаратов довольно эффективно устраняет ряд проявлений неэндокринных болезней, однако у них наблюдается ряд побочных эффектов [3], которые могут отличаться от характерных для синдрома эндогенного гиперкортицизма (ЭГ). По этой причине в ряде случаев этот синдром не может быть достаточно полноценным ориентиром в побочных проявлениях глюкокортикоидной терапии. В связи с этим цель нашего исследования заключалась в анализе побочных эффектов различных ГК и сопоставлении их с проявлениями ЭГ.Материал и методы
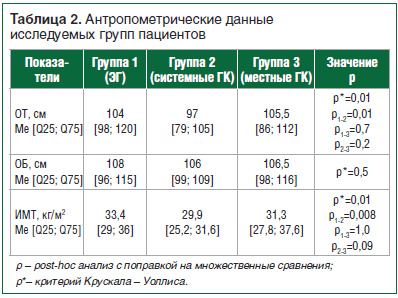
Группу обследования составили больные, которые проходили лечение в ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского»: группа 1 – больные с ЭГ (с кортикотропиномой и глюкокортикостеромой); группа 2 – больные, получающие ГК системного действия (с саркоидозом легких, получающие метилпреднизолон (МП), и с вульгарной пузырчаткой, получающие преднизолон); группа 3 – больные, получающие ГК местного действия (с бронхиальной астмой, получающие будесонид, и с псориазом, получающие бетаметазон). Исходная характеристика групп представлена в таблицах 1 и 2.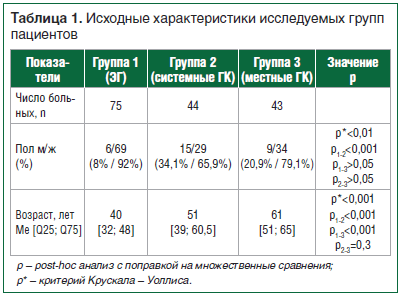
Сроки осмотра больных: группа больных с ЭГ осмотрена до оперативного лечения; группа больных, получающих МП, осмотрена до и спустя 1 мес. от начала приема МП; группа больных, получающих преднизолон, и больных, получающих терапию местными ГК, – ретроспективная группа (осмотрены через 3 мес. от начала терапии ГК).
Медиана доз принимаемых ГК: МП – 24 мг/сут; преднизолон – 100 мг/сут; топические (мази) ГК – 2 точки нанесения; ингаляционные ГК – 0,64 [0,5; 0,64] мг/сут. Длительность ЭГ: с кортикотропиномой – 35,5 [22; 78] мес.; с глюкокортикостеромой – 54 [33; 72] мес.
Осмотр больных во всех группах проводился согласно разработанному опроснику, который включал в себя сбор жалоб и анамнеза, общий клинический осмотр с измерением артериального давления (АД), окружности талии и бедер (ОТ, ОБ), индекса массы тела (ИМТ).
Больным всех групп выполнялись лабораторные исследования (в лаборатории ГБУЗ МО «МОНИКИ им. М.Ф. Владимирского»): определение уровня гликированного гемоглобина методом капиллярного электрофореза (Capillarys-2 Flex Piercing, Sebia S.A., Франция (2015) (референсные значения – 4,3–5,8%); уровня холестерина (3,3–5,2 ммоль/л), уровня калия (4,0–5,2 ммоль/л), проведение перорального глюкозотолерантного теста (ПГТТ) у лиц, не страдающих диабетом, с 75 г глюкозы (исходно уровень глюкозы в венозной плазме – <6,1 ммоль/л, через 2 ч после нагрузки 75 г глюкозы – <7,8 ммоль/л) методом спектрофотометрии (Beckman Coulter AU).
Больным с ЭГ дополнительно выполнялись лабораторные исследования: определение уровня адренокортикотропного гормона (АКТГ) в плазме крови (референсные значения: утром – 0,8–11 пмоль/л, вечером – 0–5,0 пмоль/л), уровня кортизола в крови (утром – 190,0–650,0 нмоль/л, вечером – 50,0–350,0 нмоль/л) методом иммунорадиометрического исследования (Immulite 2000, США); суточной экскреции свободного кортизола с мочой методом радиоимунного анализа (DSL-2100, США) (80,0–250,0 нмоль/л/сут).
Больным с глюкокортикостеромой и на фоне приема МП выполнялись инструментальные исследования: суточное мониторирование артериального давления (СМАД) («МЭКГ-ДП-НС-01», Россия); определение костной плотности с помощью рентгеновского костного денситометра Discovery A (Hogolic, США).
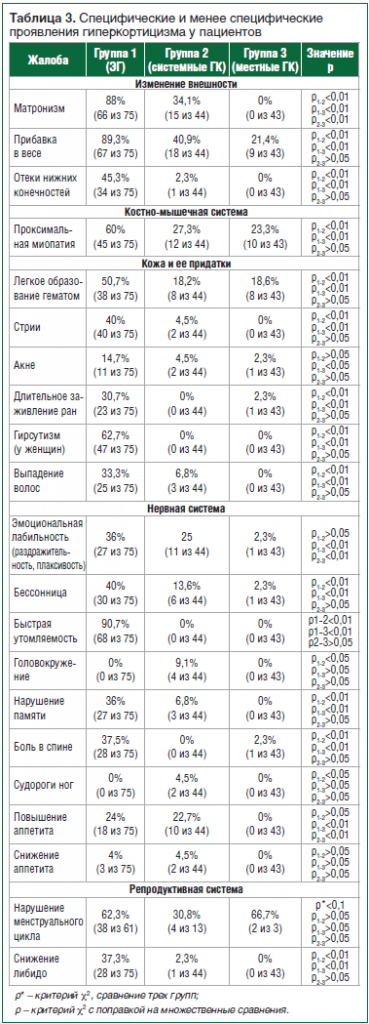
Жалобы больных разделялись на две группы [4, 5] (табл. 3): специфические проявления (СП) (матронизм, проксимальная миопатия, легкое образование гематом, стрии); менее специфические проявления (МСП) (прибавка в весе, акне, длительное заживление ран, выпадение волос и др.).
Статистический анализ выполнялся с помощью программы IBM SPSS Statistics v23 (IBM corp., USA). Для количественных переменных рассчитывали медианы и квартили (Ме [Q25; Q75]), их сравнение в нескольких группах проводили с использованием критериев Манна – Уитни, Крускала – Уоллиса (с апостериорными попарными сравнениями и поправкой на множественные сравнения), Вилкоксона (для связанных выборок). Сравнение качественных переменных проводили с расчетом критерия χ2. Для анализа степени вклада различных симптомов в клиническую картину основного заболевания был проведен дискриминантный анализ, оценивались коэффициенты дискриминантных функций.
Результаты и обсуждение
Клинические проявления гиперкортицизма
Клинические проявления гиперкортицизма (как СП, так и МСП) чаще (р<0,05) наблюдались у пациентов с ЭГ по сравнению с пациентами, получающими различные формы ГК (табл. 3).Среди СП гиперкортицизма наиболее часто наблюдался матронизм, причем статистически значимо чаще у больных с ЭГ (в 88%), чем на фоне приема ГК системного действия (34,1%), а в группах больных, получающих ГК местного действия, этот симптом вовсе отсутствовал (табл. 3).
Проксимальная миопатия и склонность к легкому образованию гематом чаще наблюдались у пациентов с ЭГ по сравнению с группой пациентов, получающих ГК (в 60% и 50,7% случаев соответственно, р<0,0001). Среди всех жалоб в группе пациентов, получающих ГК местного действия, преобладала жалоба на проксимальную миопатию. Так как в данную группу входили больные с бронхиальной астмой, частыми симптомами которой являются общая слабость и повышенная утомляемость [6], скорее всего, слабость проксимальных мышц нижних конечностей являлась проявлением основного заболевания, а не побочным эффектом ингаляционных ГК. Также процент данных жалоб был значительно выше на фоне приема преднизолона (проксимальная миопатия – 75%; легкое образование гематом – 62,5%) по сравнению с больными, получающими МП (проксимальная миопатия – 15,6%; легкое образование гематом – 6,3%, р<0,05).
Стрии наблюдались у больных с ЭГ, а также на фоне приема больших доз преднизолона. На фоне курса терапии МП, который по длительности был сопоставим с курсом терапии преднизолоном (1 мес.), однако медиана дозы при перерасчете на преднизолон была значительно меньше (30 мг), стрии не развивались. Также стрий не наблюдалось при терапии ГК местного действия. Эти данные указывают на прямую зависимость этого симптома от дозы ГК при сопоставимой длительности лечения.
Среди МСП наиболее часто выявлялась жалоба на прибавку в весе. Преобладала данная жалоба в группе с ЭГ (89,3%). Процент данного проявления в группах пациентов, получающих ГК местного действия, составил менее 25 (табл. 3). Стоит также отметить, что несмотря на то, что спустя 1 мес. приема малых доз ГК прибавки в весе не отмечалось, имелось перераспределение подкожно-жировой клетчатки: избыточное отложение жировой ткани в области живота, лунообразное лицо, дорсоцервикальная жировая подушка.
Другие проявления гиперкортицизма
Гипокалиемия, гиперхолестеринемия и гипертриглицеридемия в том или ином проценте случаев наблюдались во всех обследованных группах. Гипокалиемия присутствовала чаще всего в группе больных, получающих ГК системного действия (табл. 4).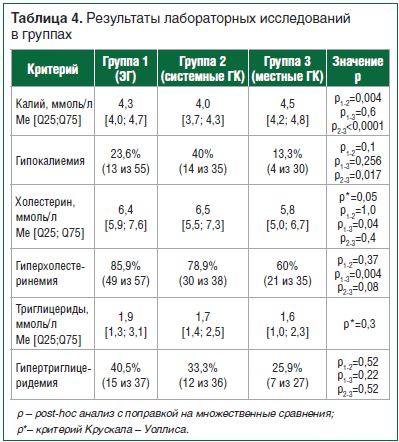
Осложнения гиперкортицизма
АГ при ЭГ выявлена более чем у 90% больных (рис. 1), что было чаще, чем на фоне приема таблетированных ГК (р<0,0001). При этом больные с ЭГ были существенно моложе больных, получавших синтетические ГК (табл. 1). Несмотря на то, что в группе больных, получающих ГК местного действия, частота АГ была высокой (80,9%), она не отличалась от среднепопуляционной в данной возрастной группе [7], таким образом, прием местных ГК не повышал частоту АГ.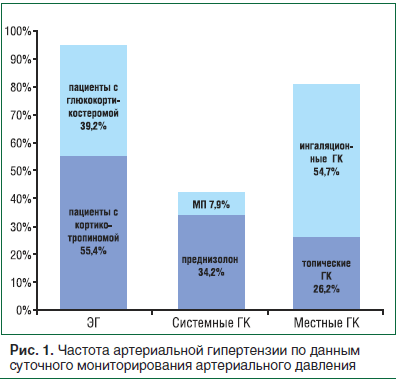
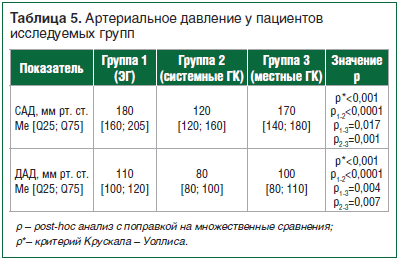
Уровни систолического и диастолического АД у больных с кортикотропиномой и глюкокортикостеромой значимо не отличались, однако были выше, чем у больных на фоне терапии ГК (табл. 5).
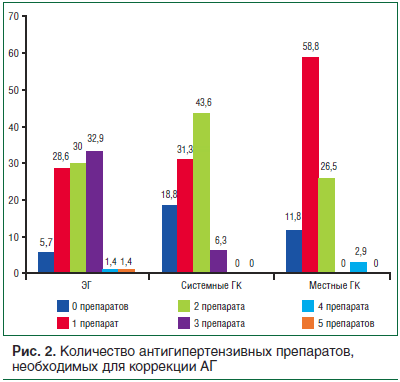
Для коррекции АГ у больных с ЭГ требовалось назначение более 2-х антигипертензивных препаратов, а у больных, получавших терапию ГК местного действия, – 1 препарат (рис. 2).
Нарушения углеводного обмена
Ранние нарушения углеводного обмена (РНУО) и сахарный диабет (СД) чаще наблюдались у пациентов с ЭГ по сравнению с пациентами, получающими системные ГК (табл. 6).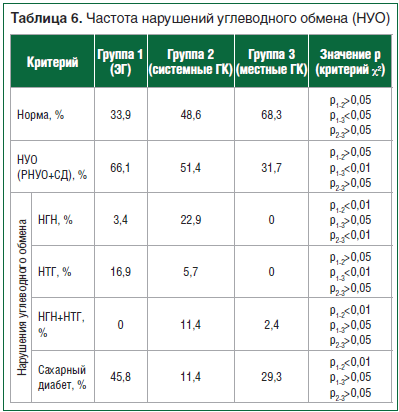
У больных, находящихся на терапии ингаляционными и топическими ГК, ПГГТ не проводился, однако у 12 из 43 на момент исследования уже был установлен диагноз СД.
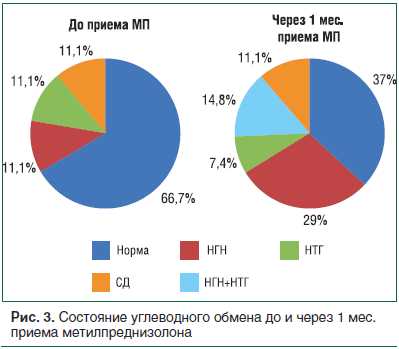
Уже спустя 1 мес. приема малых доз таблетированных ГК у 9 пациентов из 27 больных без ранее выявленных нарушений углеводного обмена (НУО) отмечались РНУО (рис. 3). Так, у 5 пациентов развилась нарушенная гликемия натощак (НГН), у 1 – нарушенная толерантность к глюкозе (НТГ), у 3 – НГН + НТГ, а у 1 больного с НГН (до приема МП) – НГН + НТГ, т. е. даже короткий курс синтетических ГК приводит к нарушению со стороны углеводного обмена.
Вторичный остеопороз
Денситометрия была проведена пациентам с ЭГ (с глюкокортикостеромой) и получающим МП (рис. 4). Согласно полученным данным, частота нарушений плотности костной ткани в данных группах достоверных различий не имела (р>0,05). Остеопороз (ОП) в группе больных, получающих терапию ГК, диагностирован в 22,2% случаев (что соответствует данным о развитии ОП в популяции в этой возрастной группе [8]): у 2 женщин 70,5 и 61 года, а также у 1 мужчины 65 лет. Остеопороз при ЭГ диагностирован в 25% случаев, при этом медиана возраста больных составила 31 [24,5; 40,5] год, они были моложе по сравнению с группой пациентов, получающих малые дозы ГК (р<0,05).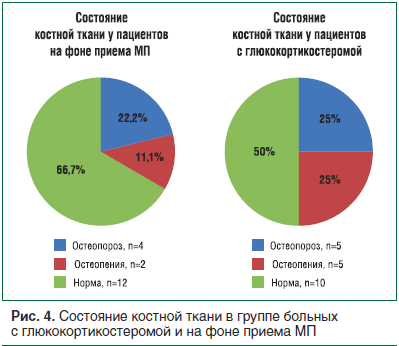
У 3 из 5 пациентов с диагностированным ОП в группе с глюкокортикостеромой возникли малотравматичные переломы ребер и позвоночника. В группе больных, получающих малые дозы ГК, малотравматичные переломы отсутствовали. Это свидетельствует о том, что несмотря на отсутствие отличий в частоте ОП в обеих группах, более тяжелым был ОП при ЭГ.
Выводы
Клинические и лабораторные проявления гиперкортицизма чаще наблюдались у пациентов с ЭГ по сравнению с пациентами, находящимися на терапии глюкокортикоид-содержащими препаратами (р<0,05).Большинство изменений развивалось спустя 1 мес. приема малых доз системных ГК. Частота гипокалиемии и дислипидемии была выше, чем при ЭГ. Также спустя 1 мес. приема малых доз таблетированных ГК у 33,3% больных без ранее выявленных НУО отмечались РНУО.
Частота АГ и уровень систолического и диастолического АД при ЭГ были выше, чем в других группах. При этом пациенты были моложе по сравнению с другими группами. Также больным с ЭГ требовалось большее количество антигипертензивных препаратов для достижения нормальных значений АД.
Частота нарушений плотности костной ткани в группе с ЭГ (с глюкокортикостеромой) и на фоне короткого курса терапии МП статистически не отличалась (р>0,05). Однако в отличие от группы больных, принимающих синтетические ГК, у больных с ЭГ присутствовали малотравматичные переломы.
Литература
1. Pereira R.M., Carvalho J.F., Paula A.P. et al. Guidelines for the prevention and treatment of glucocorticoid-induced osteoporosis // Rev Bras Reumatol. 2012. Vol. 52(4). P. 580–593.
2. Торопцова Н.В. Глюкокортикоидный остеопороз: диагностика, профилактика и лечение // Научно-практическая ревматология. 2014. № 52(4). С. 423–429 [Toropcova N.V. Glyukokortikoidnyj osteoporoz: diagnostika, profilaktika i lechenie // Nauchno-prakticheskaya revmatologiya. 2014. № 52 (4). S. 423–429 (in Russian)].
3. Siamak M.-K., Victoria P.W. Prevention and treatment of systemic glucocorticoid side effects // Int J Dermatol. 2010. Vol. 49(3). P. 239–248.
4. Nieman L., Biller B., Findling J. et al. The Diagnosis of Cushing’s Syndrome: An Endocrine Society Clinical Practice Guideline // J Clin Endocrinol Metab. 2008. Vol. 93 (5). P. 1526–1540.
5. Древаль А.В. Эндокринология. Руководство для врачей. М.: ГЭОТАР-Медиа, 2016. С. 544 [Dreval’ A.V. Endokrinologiya. Rukovodstvo dlya vrachej. M.: GEHOTAR-Media, 2016. S. 544 (in Russian)].
6. Reddel H.K., Taylor D.R., Bateman E.D. et al. European Respiratory Society Statement: Asthma Control and Exacerbations: standardizing endpoints for clinical asthma trials and clinical practice //Am J Respir Crit Care Med. 2009. Vol 180(1). P. 59–99.
7. Whelton P.K., Carey R.M., Aronow W.S. et al. Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: Executive Summar // J Am Coll Cardiol. 2017. Pii: S0735-1097(17)41518-X.
8. Дедов И.И., Мельниченко Г.А., Белая Ж.Е., Рожинская Л.Я. Остеопороз – от редкого симптома эндокринных болезней до безмолвной эпидемии XX–XXI века // Проблемы эндокринологии. 2011. № 57. С. 35–45 [Dedov I.I., Mel’nichenko G.A., Belaya ZH.E., Rozhinskaya L.Ya. Osteoporoz – ot redkogo simptoma ehndokrinnyh boleznej do bezmolvnoj ehpidemii XX–XXI veka // Problemy ehndokrinologii. 2011. № 57. S. 35–45 (in Russian)].
2. Торопцова Н.В. Глюкокортикоидный остеопороз: диагностика, профилактика и лечение // Научно-практическая ревматология. 2014. № 52(4). С. 423–429 [Toropcova N.V. Glyukokortikoidnyj osteoporoz: diagnostika, profilaktika i lechenie // Nauchno-prakticheskaya revmatologiya. 2014. № 52 (4). S. 423–429 (in Russian)].
3. Siamak M.-K., Victoria P.W. Prevention and treatment of systemic glucocorticoid side effects // Int J Dermatol. 2010. Vol. 49(3). P. 239–248.
4. Nieman L., Biller B., Findling J. et al. The Diagnosis of Cushing’s Syndrome: An Endocrine Society Clinical Practice Guideline // J Clin Endocrinol Metab. 2008. Vol. 93 (5). P. 1526–1540.
5. Древаль А.В. Эндокринология. Руководство для врачей. М.: ГЭОТАР-Медиа, 2016. С. 544 [Dreval’ A.V. Endokrinologiya. Rukovodstvo dlya vrachej. M.: GEHOTAR-Media, 2016. S. 544 (in Russian)].
6. Reddel H.K., Taylor D.R., Bateman E.D. et al. European Respiratory Society Statement: Asthma Control and Exacerbations: standardizing endpoints for clinical asthma trials and clinical practice //Am J Respir Crit Care Med. 2009. Vol 180(1). P. 59–99.
7. Whelton P.K., Carey R.M., Aronow W.S. et al. Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: Executive Summar // J Am Coll Cardiol. 2017. Pii: S0735-1097(17)41518-X.
8. Дедов И.И., Мельниченко Г.А., Белая Ж.Е., Рожинская Л.Я. Остеопороз – от редкого симптома эндокринных болезней до безмолвной эпидемии XX–XXI века // Проблемы эндокринологии. 2011. № 57. С. 35–45 [Dedov I.I., Mel’nichenko G.A., Belaya ZH.E., Rozhinskaya L.Ya. Osteoporoz – ot redkogo simptoma ehndokrinnyh boleznej do bezmolvnoj ehpidemii XX–XXI veka // Problemy ehndokrinologii. 2011. № 57. S. 35–45 (in Russian)].

Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Предыдущая статья
Следующая статья

